Gliome - Glioma
| Gliome | |
|---|---|
 | |
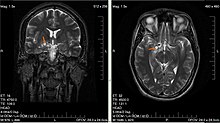
| Gliome du lobe pariétal gauche (TDM cérébral), grade 2 de l'OMS. | |
| Spécialité | Oncologie |
Un gliome est un type de tumeur qui prend naissance dans les cellules gliales du cerveau ou de la colonne vertébrale . Les gliomes représentent environ 30 pour cent de toutes les tumeurs cérébrales et tumeurs du système nerveux central, et 80 pour cent de toutes les tumeurs cérébrales malignes.
Signes et symptômes
Les symptômes des gliomes dépendent de la partie du système nerveux central touchée. Un gliome cérébral peut provoquer des maux de tête , des vomissements , des convulsions et des troubles des nerfs crâniens en raison d'une augmentation de la pression intracrânienne. Un gliome du nerf optique peut entraîner une perte de vision. Les gliomes de la moelle épinière peuvent provoquer des douleurs , une faiblesse ou un engourdissement des extrémités. Les gliomes ne métastasent généralement pas par la circulation sanguine, mais ils peuvent se propager via le liquide céphalo-rachidien et provoquer des « métastases en gouttes » dans la moelle épinière. Des hallucinations visuelles complexes ont été décrites comme un symptôme de gliome de bas grade.
Un enfant qui a un trouble subaigu du système nerveux central qui produit des anomalies des nerfs crâniens (en particulier du nerf crânien VII et des nerfs bulbaires inférieurs), des signes au long cours, une démarche instable secondaire à la spasticité et certains changements de comportement est le plus susceptible d'avoir un gliome pontin.
Causes
Troubles héréditaires
Les causes exactes des gliomes ne sont pas connues. Les troubles héréditaires tels que les neurofibromatoses (type 1 et type 2) et la sclérose tubéreuse de Bourneville sont connus pour prédisposer à leur développement. Différents oncogènes peuvent coopérer au développement des gliomes.
Diète
Certaines études sur l'alimentation et la supplémentation en vitamines semblent indiquer que les composés N-nitrosés alimentaires pourraient influencer le risque de tumeurs cérébrales chez l'enfant et l'adulte. Les chercheurs ont observé dans certaines études que les patients atteints de tumeurs cérébrales (ou leurs mères) ont généralement consommé plus d'aliments guéris (également appelés Curing ) que les groupes témoins. Récemment, les Drs. Lee, Wrensch et d' autres ont constaté que les adultes atteints de gliome étaient plus susceptibles de consommer une alimentation riche en aliments et faible en vitamine C des fruits et légumes riches guéries, et de consommer une alimentation riche en nitrites et à faible teneur en vitamine C . L'effet était plus prononcé chez les hommes que chez les femmes. Cependant, le schéma de risque accru avec une consommation accrue d'aliments séchés et de risque réduit avec une consommation accrue de fruits, de légumes et de vitamines antioxydantes est compatible avec d'autres études sur le cancer qui montrent qu'une consommation accrue de légumes et peut-être de fruits est associée à une diminution du risque de cancer. .
Radiation
Un lien entre les gliomes et le rayonnement électromagnétique des téléphones portables n'a pas été prouvé de manière concluante. Cela a été considéré comme possible, bien que plusieurs grandes études n'aient trouvé aucune preuve concluante, comme le résume l' examen du NIH du National Cancer Institute sur le sujet et ses nombreuses citations, et la FCC . Cependant, des recherches supplémentaires sont toujours en cours pour obtenir des preuves plus solides et vérifier qu'il n'y a pas de relation (le communiqué de presse le plus récent du National Institute of Environmental Health Sciences du NIH a discuté d'une étude en cours montrant des résultats légèrement positifs, bien qu'il semble qu'il y ait eu des problèmes avec le groupe témoin mourant prématurément).
Infection par le cytomégalovirus
Certaines études ont rapporté que les glioblastomes sont infectés par le cytomégalovirus , ce qui suggère que cela peut accélérer le développement des tumeurs. Cependant, il s'agit d'une opinion controversée, des études approfondies récentes n'ayant pas réussi à trouver une association entre l'infection virale et la croissance des gliomes. Il existe également des preuves que des études antérieures peuvent avoir été affectées par des artefacts de coloration d'anticorps faussement positifs.
Autres causes
Bien que certaines études aient montré que les agriculteurs ont des taux de gliomes plus élevés que la population générale, l'exposition aux animaux de ferme ou au fumier n'est pas associée au gliome. Des études ultérieures n'ont pas trouvé d'association entre l'agriculture et les gliomes ; des données contradictoires similaires concernent les enseignants et le gliome. Des données plus cohérentes montrent que les architectes, les géomètres, les commerçants, les bouchers et les ingénieurs ont des taux plus élevés de gliomes. La plupart des études ont montré que l'exposition aux pesticides n'est probablement pas une cause de gliome, bien qu'une minorité d'études aient trouvé une association.
Polymorphismes héréditaires des gènes de réparation de l'ADN
Les polymorphismes de la lignée germinale (héréditaires) des gènes de réparation de l'ADN ERCC1 , ERCC2 ( XPD ) et XRCC1 augmentent le risque de gliome. Cela indique qu'une réparation altérée ou déficiente des dommages à l'ADN contribue à la formation de gliomes. Les dommages à l'ADN sont probablement une cause principale majeure de progression vers le cancer en général. Des dommages excessifs à l'ADN peuvent donner lieu à des mutations par synthèse translésionnelle . De plus, une réparation incomplète de l'ADN peut donner lieu à des altérations épigénétiques ou des épimutations. De telles mutations et épimutations peuvent fournir à une cellule un avantage prolifératif qui peut ensuite, par un processus de sélection naturelle, conduire à une progression vers un cancer.
La répression épigénétique des gènes de réparation de l'ADN est souvent retrouvée dans la progression vers un glioblastome sporadique . Par exemple, la méthylation du promoteur MGMT du gène de réparation de l'ADN a été observée dans 51 % à 66 % des échantillons de glioblastome. De plus, dans certains glioblastomes, la protéine MGMT est déficiente en raison d'un autre type d'altération épigénétique. L'expression de la protéine MGMT peut également être réduite en raison des niveaux accrus d'un microARN qui inhibe la capacité de l' ARN messager MGMT à produire la protéine MGMT. Zhang et al. ont trouvé, dans les glioblastomes sans promoteurs MGMT méthylés , que le niveau de microARN miR-181d est inversement corrélé à l'expression protéique de MGMT et que la cible directe de miR-181d est l' ARNm MGMT 3'UTR (les trois premières régions non traduites de MGMT ARN messager).
Des réductions épigénétiques de l'expression d'une autre protéine de réparation de l'ADN, ERCC1 , ont été trouvées dans un assortiment de 32 gliomes. Pour 17 des 32 (53 %) des gliomes testés, l'expression de la protéine ERCC1 était réduite ou absente. Dans le cas de 12 gliomes (37,5%) cette réduction était due à la méthylation du promoteur ERCC1 . Pour les 5 autres gliomes avec une expression réduite de la protéine ERCC1, la réduction pourrait être due à des altérations épigénétiques dans les microARN qui affectent l' expression d' ERCC1 .
Lorsque l'expression des gènes de réparation de l'ADN est réduite, les dommages à l'ADN s'accumulent dans les cellules à un niveau supérieur à la normale, et ces dommages excessifs entraînent une augmentation des fréquences de mutation. Des mutations dans les gliomes surviennent fréquemment dans les gènes 1 ou 2 de l' isocitrate déshydrogénase ( IDH ) . L'une de ces mutations (principalement dans IDH1 ) se produit dans environ 80% des gliomes de bas grade et des gliomes secondaires de haut grade. Wang et al. ont souligné que les cellules mutantes IDH1 et IDH2 produisent un intermédiaire métabolique en excès, le 2-hydroxyglutarate, qui se lie aux sites catalytiques des enzymes clés qui sont importantes pour modifier la méthylation des histones et des promoteurs d' ADN . Ainsi, des mutations dans IDH1 et IDH2 génèrent un "phénotype de méthylateur d'îlot CpG d'ADN ou CIMP" qui provoque une hyperméthylation du promoteur et l'extinction concomitante de gènes suppresseurs de tumeurs tels que les gènes de réparation d'ADN MGMT et ERCC1 . D'autre part, Cohen et al. et Molenaar et al. a souligné que des mutations dans IDH1 ou IDH2 peuvent provoquer une augmentation du stress oxydatif. L'augmentation des dommages oxydatifs à l'ADN pourrait être mutagène. Ceci est soutenu par un nombre accru de cassures double brin d'ADN dans les cellules de gliome mutées par IDH1 . Ainsi, les mutations IDH1 ou IDH2 agissent comme des mutations motrices dans la carcinogenèse du gliome, bien qu'il ne soit pas clair par quel rôle elles agissent principalement. Une étude, portant sur 51 patients atteints de gliomes cérébraux qui ont subi au moins deux biopsies au fil du temps, a montré que la mutation du gène IDH1 s'est produite avant l'apparition d'une mutation p53 ou d'une perte d'hétérozygotie 1p/19q, indiquant qu'une mutation IDH1 est une mutation précoce du conducteur.
Physiopathologie
Les gliomes de haut grade sont des tumeurs hautement vasculaires et ont tendance à s'infiltrer de manière diffuse. Ils ont de vastes zones de nécrose et d' hypoxie . Souvent, la croissance tumorale provoque une rupture de la barrière hémato-encéphalique à proximité de la tumeur. En règle générale, les gliomes de haut grade repoussent presque toujours, même après une excision chirurgicale complète, ils sont donc communément appelés cancer récurrent du cerveau.
À l'inverse, les gliomes de bas grade se développent lentement, souvent sur de nombreuses années, et peuvent être suivis sans traitement à moins qu'ils ne se développent et provoquent des symptômes.
Plusieurs mutations génétiques acquises (non héritées) ont été trouvées dans les gliomes. La protéine suppresseur de tumeur 53 (p53) est mutée au début de la maladie. p53 est le "gardien du génome", qui, lors de la duplication de l'ADN et des cellules, s'assure que l'ADN est correctement copié et détruit la cellule ( apoptose ) si l'ADN est muté et ne peut pas être fixé. Lorsque p53 lui-même est muté, d'autres mutations peuvent survivre. L'homologue de la phosphatase et de la tensine (PTEN), un autre gène suppresseur de tumeur, est lui-même perdu ou muté. Le récepteur du facteur de croissance épidermique , un facteur de croissance qui stimule normalement la division des cellules, est amplifié et stimule trop les cellules à se diviser. Ensemble, ces mutations entraînent une division incontrôlable des cellules, une caractéristique du cancer. En 2009, des mutations dans IDH1 et IDH2 se sont avérées faire partie du mécanisme et associées à un pronostic moins favorable.
Diagnostic
Classification
Les gliomes sont classés par type cellulaire, par grade et par emplacement.
Par type de cellule
Les gliomes sont nommés en fonction du type spécifique de cellule avec lequel ils partagent des caractéristiques histologiques , mais pas nécessairement dont ils proviennent. Les principaux types de gliomes sont :
- Épendymomes : cellules épendymaires
- Astrocytomes : astrocytes (le glioblastome multiforme est un astrocytome malin et la tumeur cérébrale primitive la plus fréquente chez l'adulte).
- Oligodendrogliomes : oligodendrocytes
- Gliome du tronc cérébral : se développe dans le tronc cérébral
- Gliome du nerf optique : se développe dans ou autour du nerf optique
- Les gliomes mixtes, tels que les oligoastrocytomes , contiennent des cellules de différents types de glie
Par niveau
Les gliomes sont ensuite classés en fonction de leur grade , qui est déterminé par l' évaluation pathologique de la tumeur. L'évaluation neuropathologique et le diagnostic des échantillons de tumeurs cérébrales sont effectués conformément à la classification OMS des tumeurs du système nerveux central.
- Les gliomes biologiquement bénins [OMS grade I] présentent un risque relativement faible et peuvent être retirés chirurgicalement en fonction de leur localisation
- Les gliomes de bas grade [WHO grade II] sont bien différenciés (non anaplasiques ) ; ceux-ci ont tendance à présenter des tendances bénignes et présagent un meilleur pronostic pour le patient. Cependant, ils ont un taux de récidive uniforme et une augmentation de grade au fil du temps et doivent donc être classés comme malins.
- Les gliomes de haut grade [grades OMS III-IV] sont indifférenciés ou anaplasiques ; ceux-ci sont malins et portent un plus mauvais pronostic.
Parmi les nombreux systèmes de classement utilisés, le plus courant est le système de classement de l' Organisation mondiale de la santé (OMS) pour l'astrocytome, selon lequel les tumeurs sont classées de I (maladie la moins avancée - meilleur pronostic) à IV (maladie la plus avancée - pire pronostic).
Par emplacement
Les gliomes peuvent être classés selon qu'ils se situent au-dessus ou au-dessous d'une membrane du cerveau appelée tentorium . La tente sépare le cerveau (en haut) du cervelet (en bas).
- Le supratentoriel se situe au-dessus de la tente, dans le cerveau, et se trouve surtout chez l'adulte (70 %).
- L' infratentorielle se situe sous la tentorium, dans le cervelet, et se trouve majoritairement chez l'enfant (70%).
- Les tumeurs pontiques sont situées dans les pons du tronc cérébral. Le tronc cérébral a trois parties (pons, mésencéphale et médulla); le pont contrôle des fonctions critiques telles que la respiration, ce qui rend la chirurgie extrêmement dangereuse.
Traitement
Le traitement des gliomes cérébraux dépend de l'emplacement, du type de cellule et du grade de malignité. Souvent, le traitement est une approche combinée, utilisant la chirurgie, la radiothérapie et la chimiothérapie . Une survie prolongée a été observée lors du traitement par radiothérapie et témozolomide concomitant. La radiothérapie a été administrée 5 jours par semaine pendant 6 semaines, avec un total de 60 Gy. Le témozolomide a été administré quotidiennement pendant le traitement de radiothérapie, à une dose de 75 mg par mètre carré de surface corporelle par jour. À la fin de la radiothérapie, six cycles supplémentaires de témozolomide ont été administrés, pendant cinq jours au cours de chaque cycle de 28 jours. La radiothérapie est sous forme de rayonnement externe ou l' approche stéréotaxique utilisant la radiochirurgie . Les tumeurs de la moelle épinière peuvent être traitées par chirurgie et radiothérapie. Le témozolomide est un médicament de chimiothérapie qui peut être administré facilement en ambulatoire et est capable de traverser efficacement la barrière hémato-encéphalique . Le traitement par immunothérapie peut aider certains gliomes.
Maladie réfractaire
Pour les glioblastomes récidivants de haut grade, des études récentes ont tiré parti des inhibiteurs angiogéniques tels que le bevacizumab en association avec une chimiothérapie conventionnelle, avec des résultats encourageants.
Efficacité relative
Une méta-analyse de 2017 a comparé la résection chirurgicale à la biopsie comme option de prise en charge chirurgicale initiale pour une personne atteinte d'un gliome de bas grade. Les résultats montrent que les preuves sont insuffisantes pour prendre une décision fiable. L'efficacité relative de la résection chirurgicale par rapport à la biopsie pour les personnes atteintes de gliome malin (de haut grade) est inconnue.
Pour les gliomes de haut grade, une méta-analyse de 2003 a comparé la radiothérapie à la radiothérapie et à la chimiothérapie. Il a montré une amélioration légère mais nette de l'utilisation de la chimiothérapie avec la radiothérapie. Une méta-analyse de 2019 a suggéré que pour les personnes atteintes de gliomes moins agressifs, la radiothérapie peut augmenter le risque d'effets secondaires neurocognitifs à long terme. Bien que les preuves soient incertaines quant à l'existence d'effets secondaires neurocognitifs à long terme associés à la chimioradiothérapie.
Le témozolomide est efficace pour traiter le glioblastome multiforme (GBM) par rapport à la radiothérapie seule. Une méta-analyse de 2013 a montré que le témozolomide prolonge la survie et retarde la progression, mais est associé à une augmentation des effets secondaires tels que les complications sanguines, la fatigue et les infections. Pour les personnes atteintes de GBM récurrent, lorsque l'on compare le témozolomide à la chimiothérapie, il peut y avoir une amélioration du délai de progression et de la qualité de vie de la personne, mais aucune amélioration de la survie globale, avec le traitement par témozolomide. Les preuves suggèrent que pour les personnes atteintes de gliomes de haut grade récurrents qui n'ont pas eu de chimiothérapie auparavant, il existe des résultats similaires en termes de survie et de délai de progression entre le traitement par le témozolomide ou la polychimiothérapie connue sous le nom de PCV (procarvazine, lomustine et vincristine).
Une analyse mutationnelle de 23 gliomes initiaux de bas grade et de tumeurs récurrentes provenant des mêmes patients a remis en question les avantages et l'utilisation du témozolomide. L'étude a montré que lorsque les tumeurs cérébrales de bas grade des patients sont retirées et que les patients sont davantage traités par le témozolomide, 6 fois sur 10 les tumeurs récurrentes étaient plus agressives et ont acquis une alternative et plus de mutations. Comme l'a déclaré l'un des derniers auteurs, Costello, "Ils ont eu une augmentation de 20 à 50 fois du nombre de mutations. Un patient qui a subi une intervention chirurgicale seule qui aurait pu avoir 50 mutations dans la tumeur initiale et 60 dans la récidive. Mais les patients qui ont reçu du TMZ pourraient avoir 2 000 mutations dans la récidive." De plus, de nouvelles mutations ont été vérifiées pour porter des signatures connues de mutations induites par le témozolomide. La recherche suggère que le témozolomide pour le traitement de certaines tumeurs cérébrales devrait être soigneusement pensé. L'utilisation non judicieuse du témozolomide pourrait réduire davantage le pronostic des patients ou augmenter leur fardeau. Une meilleure compréhension des mécanismes des mutations induites par le témozolomide et de nouvelles approches combinées pourraient être prometteuses.
Pronostic
Le pronostic des gliomes est donné en fonction du grade (tel que noté par le système de l'Organisation mondiale de la santé) de la tumeur que présente le patient. Typiquement, toute tumeur se présentant au-dessus du grade I de l'OMS (c'est-à-dire une tumeur maligne par opposition à une tumeur bénigne) aura un pronostic entraînant un décès éventuel, variant d'années (grade OMS II/III) à quelques mois (grade OMS IV). Le pronostic peut également être donné en fonction du sous-type cellulaire, ce qui peut également avoir un impact sur le pronostic.
Bas grade
Pour les tumeurs de bas grade, le pronostic est un peu plus optimiste. Les patients diagnostiqués avec un gliome de bas grade sont 17 fois plus susceptibles de mourir que les patients appariés dans la population générale. Le taux de survie relative à 10 ans standardisé selon l'âge était de 47 %. Une étude a rapporté que les patients atteints d' oligodendrogliome de bas grade ont une survie médiane de 11,6 ans ; un autre a rapporté une survie médiane de 16,7 ans. Malheureusement, environ 70 % des tumeurs de bas grade (grade II de l'OMS) évolueront vers des tumeurs de haut grade dans les 5 à 10 ans.
Haut grade
Ce groupe comprend les astrocytomes anaplasiques et les glioblastomes multiformes . Alors que la survie globale médiane des gliomes anaplasiques (grade III de l'OMS) est d'environ 3 ans, le glioblastome multiforme a une survie globale médiane médiocre de c. 15 mois.
La radiothérapie quotidienne conventionnelle postopératoire améliore la survie des adultes ayant un bon bien-être fonctionnel et un gliome de haut grade par rapport à l'absence de radiothérapie postopératoire. La radiothérapie hypofractionnée a une efficacité de survie similaire à celle de la radiothérapie conventionnelle, en particulier pour les personnes de 60 ans et plus atteintes de glioblastome.
Gliome pontin intrinsèque diffus
Le gliome pontin intrinsèque diffus affecte principalement les enfants, généralement âgés de 5 à 7 ans. La durée de survie médiane avec le DIPG est inférieure à 12 mois. La chirurgie pour tenter l'ablation de la tumeur n'est généralement pas possible ou conseillée pour DIPG. De par leur nature même, ces tumeurs envahissent de manière diffuse tout le tronc cérébral, se développant entre les cellules nerveuses normales. Une chirurgie agressive causerait de graves dommages aux structures neurales vitales pour le mouvement des bras et des jambes, le mouvement des yeux, la déglutition, la respiration et même la conscience. Les essais de candidats-médicaments ont été infructueux. La maladie est principalement traitée par radiothérapie seule.
Gliome muté IDH1 et IDH2
Les patients atteints de gliome porteur de mutations dans IDH1 ou IDH2 ont une survie relativement favorable, par rapport aux patients atteints de gliome avec des gènes IDH1/2 de type sauvage . Dans les gliomes de grade III de l'OMS, les gliomes mutés IDH1/2 ont un pronostic médian d'environ 3,5 ans, tandis que les gliomes de type sauvage IDH1/2 ont de mauvais résultats avec une survie globale médiane de c. 1,5 ans. Dans le glioblastome, la différence est plus importante. Là, les glioblastomes de type sauvage IDH1/2 ont une survie globale médiane de 1 an, tandis que les glioblastomes mutés IDH1/2 ont une survie globale médiane de plus de 3 ans.
Les références
Liens externes
| Classification |
|---|
- Gliome à l'Atlas des protéines humaines
- Association américaine des tumeurs cérébrales : gliomes malins
- Tumeurs cérébrales et vertébrales : l'espoir grâce à la recherche (Institut national des troubles neurologiques et des accidents vasculaires cérébraux)
- Classification OMS du gliome
- Images de gliome Base de données MedPix