Opiacés - Opiate
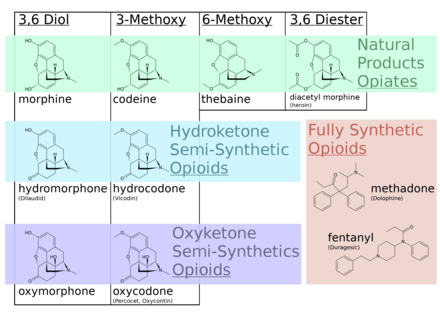
Un opiacé , en pharmacologie classique, est une substance dérivée de l' opium . Dans un usage plus moderne, le terme opioïde est utilisé pour désigner toutes les substances, à la fois naturelles et synthétiques, qui se lient aux récepteurs opioïdes dans le cerveau (y compris les antagonistes). Les opiacés sont des composés alcaloïdes naturellement présents dans la plante de pavot à opium Papaver somniferum . Les composés psychoactifs trouvés dans la plante d'opium comprennent la morphine , la codéine et la thébaïne . Les opiacés ont longtemps été utilisés pour une variété de conditions médicales avec des preuves de commerce d'opiacés et d'utilisation pour le soulagement de la douleur dès le VIIIe siècle après JC. Les opiacés sont considérés comme des drogues présentant un potentiel d'abus modéré à élevé et sont répertoriés dans divers « programmes de contrôle des substances » en vertu de la Loi uniforme sur les substances contrôlées des États-Unis d'Amérique.
En 2014, entre 13 et 20 millions de personnes consommaient des opiacés à des fins récréatives (0,3 % à 0,4 % de la population mondiale âgée de 15 à 65 ans). Selon le CDC, parmi cette population, il y a eu 47 000 décès enregistrés avec un total d'un demi-million de décès de 2000 à 2014. En 2016, l' Organisation mondiale de la santé a signalé que 27 millions de personnes souffraient de troubles liés à l'abus d'opioïdes. Ils ont également signalé qu'en 2015, 450 000 personnes sont décédées des suites de la consommation de drogues, entre un tiers et la moitié de ce nombre étant attribués aux opioïdes.
Aperçu
Les opiacés appartiennent au grand groupe biosynthétique des alcaloïdes benzylisoquinoléines et sont ainsi nommés parce qu'ils sont des alcaloïdes naturels que l'on trouve dans le pavot à opium. Les principaux opiacés psychoactifs sont la morphine , la codéine et la thébaïne . La papavérine , la noscapine et environ 24 autres alcaloïdes sont également présents dans l'opium mais ont peu ou pas d'effet sur le système nerveux central humain . Les alcaloïdes qui n'ont aucun effet sur le système nerveux central ne sont pas considérés comme des opiacés. De très petites quantités d' hydrocodone et d' hydromorphone sont détectées dans des dosages d'opium en de rares occasions; il semble être produit par la plante dans des circonstances et par des processus qui ne sont pas compris à l'heure actuelle et peuvent inclure l'action de bactéries. La dihydrocodéine , l' oxymorphol , l' oxycodone , l' oxymorphone , le métopon et peut-être d'autres dérivés de la morphine et/ou de l'hydromorphone se trouvent également à l'état de traces dans l'opium.
Bien que la morphine soit l'opiacé le plus important sur le plan médical, de plus grandes quantités de codéine sont consommées médicalement, la plupart étant synthétisées à partir de la morphine. La codéine a une biodisponibilité orale plus grande et plus prévisible, ce qui facilite l'ajustement de la dose. La codéine a également moins de potentiel d'abus que la morphine, et parce qu'elle est plus douce, des doses plus importantes de codéine sont nécessaires.
Les effets du syndrome de sevrage aux opiacés sont associés à l'arrêt brutal ou à la réduction de la consommation prolongée d'opiacés.
La manifestation de la dépendance et de l'abus d'opiacés dépend de divers facteurs, y compris les propriétés pharmacocinétiques de l'opiacé et la prédisposition de l'utilisateur à la dépendance.
Synthèse
Alors que la synthèse complète des opioïdes à partir de la naphtoquinone (synthèse de Gates) ou d'autres matières premières organiques simples est possible, ce sont des processus fastidieux et non économiques. Par conséquent, la plupart des analgésiques de type opiacé utilisés aujourd'hui sont soit extraits de Papaver somniferum, soit synthétisés à partir de ces opiacés, en particulier de la thébaïne .
En 2015, des recherches ont fait état d'une biosynthèse réussie de la thébaïne et de l' hydrocodone à l' aide de levures génétiquement modifiées . Une fois mis à l'échelle pour une utilisation commerciale, le processus réduirait le temps de production d'un an à plusieurs jours et pourrait réduire les coûts de 90 %.
Pharmacocinétique
Codéine
La codéine est une prodrogue qui est convertie en morphine et agit sur les récepteurs -opiacés. Il est converti en morphine par métabolisme des enzymes CYP2D6. Les personnes dont l'activité du CYP2D6 est plus faible peuvent ne pas métaboliser suffisamment la codéine pour ressentir ses effets analgésiques. À l'inverse, les personnes ayant une activité CYP2D6 plus élevée peuvent métaboliser le médicament trop rapidement et présenter des effets secondaires liés à la dose tels que la sédation et la dépression respiratoire.
Fentanyl
Le fentanyl est un opioïde synthétique structurellement similaire aux arylpipéridines. Il est une forte μ-r agoniste eceptor qui est 80-100 fois plus puissant que la morphine, et a une apparition rapide d'une durée d'action plus courte que la morphine. Il est métabolisé dans le foie par les enzymes CYP3A4 en le composé norfentanyl.
Héroïne
| Substance | Meilleure estimation |
Estimation basse |
Estimation haute |
|---|---|---|---|
| Stimulants de type amphétamine |
34.16 | 13.42 | 55.24 |
| Cannabis | 192.15 | 165.76 | 234.06 |
| Cocaïne | 18.20 | 13.87 | 22,85 |
| Extase | 20.57 | 8,99 | 32.34 |
| Opiacés | 19.38 | 13.80 | 26.15 |
| Opioïdes | 34,26 | 27.01 | 44,54 |
L'héroïne, le nom commercial de la diacétylmorphine, est le premier de plusieurs opioïdes semi-synthétiques à être dérivé de la morphine, un composant de l'opium naturel. Bien qu'il soit dérivé de l'opium naturel plutôt que directement présent dans celui-ci, il est communément appelé opiacé. L'héroïne (diacétylmorphine) est une prodrogue de la morphine ; il est métabolisé par le foie en morphine après administration. L'un des principaux métabolites de l'héroïne, la 6-monoacétylmorphine (6-MAM), est également une prodrogue de la morphine.
Hydromorphone
L'hydromorphone est utilisée comme alternative à la morphine. Il a un métabolisme de premier passage élevé et est principalement glucuronidé dans le foie en hydromorphone-3-glucoronide (H3G). 75 % de l'hydromorphone est excrété par les reins, 7 % étant excrétés sous forme d'opiacé parent.
Mépéridine
La mépéridine est un opiacé synthétique de la classe des arylpipéridines. Il existe une forte μ-r agoniste eceptor avec 1 / 10ème de la puissance de la morphine. Il est utilisé pour traiter les frissons et a une demi-vie de trois à quatre heures. Il est métabolisé hépatiquement en les métabolites actifs de la normépéridine, de l'acide normépiridinique et de l'acide medpéridinique. La normpéridine à des niveaux toxiques peut provoquer une excitation du SNC et des convulsions.
Méthadone
La méthadone a une biodisponibilité et une demi-vie plus élevées que la morphine. Il est métabolisé en un produit inactif par N-déméthylation par les enzymes CYP3A4 dans le foie. Il présente une variabilité élevée d'une personne à l'autre en raison des niveaux variables de CYP3A4 chez les individus. Il est approuvé pour le traitement de la douleur modérée à sévère ainsi que de la dépendance aux opioïdes. En raison de son risque élevé d'interactions médicamenteuses, de toxicité hépatique et de variabilité des patients, les patients doivent être étroitement surveillés dans les cliniques de méthadone .
Morphine
La nicomorphine ( dinicotinate de morphine), la dipropanoylmorphine (dipropionate de morphine), la désomorphine (di-hydro-désoxy-morphine), la méthyldésorphine , l' acétylpropionylmorphine , la dibenzoylmorphine , la diacétyldihydromorphine et plusieurs autres sont également dérivées de la morphine.
La morphine est métabolisée dans le foie en morphine-3-glucuronide (M3G) et morphine-6-glucuronide (M6G) et est excrétée par les reins. Ils sont également capables de traverser la barrière hémato-encéphalique dans le liquide céphalo-rachidien. La M6G a une puissante activité analgésique, se lie aux récepteurs opioïdes et contribue principalement au bénéfice thérapeutique de la morphine. La M3G n'agit pas comme un analgésique, a une faible affinité pour les récepteurs opioïdes et peut éventuellement s'opposer aux effets thérapeutiques de la morphine et de la M6G. De plus, des doses élevées de morphine, et donc de M3G, sont associées à des effets secondaires neurotoxiques tels que l' hyperalgésie , l' allodynie et la myoclonie .
Oxymorphone
L'oxymorphone est un congénère de la morphine. Il est métabolisé en 6-hydroxy-oxymorphone et oxymorphone-3-glucuronide, et 40 % sont excrétés sous forme de métabolites. La 6-hydroxy-oxymorphine est active et existe dans un rapport 1:1 avec le médicament parent. L'activité de l'oxymorphone-3-glucuronide est inconnue.
Indication
Les opiacés sont principalement utilisés pour la gestion de la douleur en partant du principe qu'il y aura des avantages pour la douleur et la fonction qui l'emporteront sur les risques pour le patient. Une autre indication est le soulagement symptomatique de l'essoufflement , à la fois dans le cadre aigu (par exemple, l'œdème pulmonaire ) et chez les patients en phase terminale.
Des conversions de dose d'opiacés peuvent être nécessaires lors du changement de médicament étant donné les différences pharmacodynamiques entre les opiacés. Généralement, la morphine est utilisée comme norme pour la conversion entre les opiacés pour obtenir des effets analgésiques équivalents. Ces différences d'équivalents morphine peuvent différer entre les formulations du même médicament. Le calcul de la dose quotidienne totale à l'aide d'équivalents en milligrammes de morphine est utilisé pour identifier les patients à risque de surdosage.
Complications et effets secondaires
Les effets secondaires courants associés à la consommation d'opioïdes comprennent : sédation , nausées , étourdissements, vomissements, constipation , dépendance physique, tolérance et dépression respiratoire . Parmi ceux-ci, les plus courants sont la constipation et les nausées et il n'y a pas de développement de tolérance à ces effets secondaires. C'est pourquoi les émollients fécaux ou les laxatifs (polyéthylène glycol, docusate et séné) sont souvent prescrits avec les opioïdes.
Les effets secondaires moins fréquents comprennent : une vidange gastrique retardée, une hyperalgésie , un dysfonctionnement immunologique et hormonal, une rigidité musculaire et une myoclonie .
L'utilisation d'opiacés contre la douleur est largement acceptée dans le système de santé. Cependant, le traitement à long terme de la douleur chronique est très controversé car il existe un risque élevé de dépendance associé à son utilisation conduisant à des abus et à un détournement vers d'autres, même lorsqu'il est pris correctement. Les personnes dépendantes aux opiacés privilégieront l'acquisition de ces drogues par rapport à d'autres activités de leur vie, ce qui aura un impact négatif sur leurs relations professionnelles et personnelles.
La consommation chronique d'opioïdes peut entraîner une tolérance . Cela oblige souvent le patient à avoir besoin de doses plus élevées et/ou plus fréquentes du médicament pour obtenir les effets souhaités.
Les effets indésirables liés à la concentration peuvent varier en fonction des polymorphismes génétiques de l'utilisateur qui peuvent altérer le métabolisme du médicament. Le cytochrome P450 (notamment le CYP2D6 ) est responsable du métabolisme de divers opiacés en métabolites actifs et les variations de l'activité du CYP450 entraînent des taux sériques variables de médicament.
Pharmacologie dans la douleur
La douleur est une expérience sensorielle et émotionnelle désagréable associée à des lésions tissulaires réelles ou potentielles. C'est une fonction défensive essentielle où la douleur fonctionne comme une alarme pour éviter ou limiter les lésions tissulaires. Les opiacés agissent sur les récepteurs opioïdes qui sont couplés aux récepteurs inhibiteurs couplés aux protéines G (RCPG). Ces récepteurs se répartissent en 3 classes : les récepteurs (mu) , (delta) et (kappa) .
Plus de 70 % des récepteurs opioïdes sont des récepteurs μ, situés majoritairement sur les terminaisons centrales des nocicepteurs dans la corne dorsale de la moelle épinière. Les 30% restants des récepteurs opioïdes sont situés de manière post-synaptique sur les dendrites des neurones spinothalamiques de second ordre et des interneurones.
Lorsqu'un opiacé se lie en tant qu'agoniste au GPCR, il y aura une cascade de signalisation entraînant l'inhibition de l'adénylate cyclase et des canaux ioniques calciques avec la stimulation des canaux ioniques potassiques. L'effet net de ces changements est une réduction de l'AMPc intracellulaire et une hyperpolarisation de la cellule neuronale réduisant la libération de neurotransmetteurs. Grâce à cette voie, lorsque les opiacés se lient et activent le récepteur mu, il y a une diminution de la transmission de la signalisation de la douleur. Cette voie cible les propriétés analgésiques pour lesquelles les opiacés sont connus et utilisés. D'autres rôles cliniquement importants de mu sont son implication dans les fonctions respiratoires et cardiovasculaires, le péristaltisme gastro-intestinal , l'alimentation et l'humeur. Ces autres voies sont importantes car elles expliquent les effets secondaires de la consommation d'opiacés comme la dépression respiratoire à fortes doses, la constipation avec une consommation chronique et les propriétés addictives.
Contre-indications absolues
Les personnes atteintes des conditions suivantes ne devraient pas utiliser d'opioïdes :
- instabilité respiratoire sévère
- instabilité psychiatrique aiguë
- risque suicidaire incontrôlé
- abus de substances non nicotiniques diagnostiqué
- Intervalles QTc supérieurs à 500 millisecondes si la méthadone est prescrite
- détournement aigu de substances contrôlées
- intolérance due à l'utilisation d'essais antérieurs avec des opioïdes spécifiques
- effets indésirables graves ou manque d'efficacité.
Facteurs de risque d'abus d'ordonnances
Les facteurs de risque d'abus d'opiacés sur ordonnance sont les suivants :
- antécédents de toxicomanie passés ou actuels
- troubles psychiatriques non traités
- patients d'un jeune âge
- antécédents familiaux de toxicomanie
- environnements sociaux qui encouragent la consommation de substances
- utilisation prolongée ou traitement avec des opioïdes.
Statistiquement, les patients d'âge moyen ayant des antécédents de toxicomanie et des comorbidités psychiatriques présentent des risques de mortalité plus élevés tels que le suicide.