Blanchiment des dents - Tooth whitening
Le blanchiment des dents ou le blanchiment des dents est le processus d'éclaircissement de la couleur des dents humaines . Le blanchiment est souvent souhaitable lorsque les dents jaunissent au fil du temps pour un certain nombre de raisons, et peut être obtenu en changeant la couleur intrinsèque ou extrinsèque de l' émail des dents . La dégradation chimique des chromogènes à l' intérieur ou sur la dent est appelée blanchiment.
Peroxyde d'hydrogène ( H
2O
2) est l'ingrédient actif le plus couramment utilisé dans les produits de blanchiment et est livré sous forme de peroxyde d'hydrogène ou de peroxyde de carbamide . Le peroxyde d'hydrogène est analogue au peroxyde de carbamide car il est libéré lorsque le complexe stable est en contact avec de l'eau. Lorsqu'il diffuse dans la dent, le peroxyde d'hydrogène agit comme un agent oxydant qui se décompose pour produire des radicaux libres instables . Dans les espaces entre les sels inorganiques de l'émail des dents, ces radicaux libres instables se fixent aux molécules de pigment organique, ce qui donne de petits composants moins fortement pigmentés. Réfléchissant moins de lumière, ces molécules plus petites créent un « effet blanchissant ». Il existe différents produits sur le marché pour éliminer les taches. Pour que le traitement de blanchiment réussisse, les professionnels dentaires ( hygiéniste dentaire ou dentiste ) doivent diagnostiquer correctement le type, l'intensité et l'emplacement de la décoloration des dents . Le temps d'exposition et la concentration du composé de blanchiment déterminent le point final du blanchiment des dents.
Ombre naturelle
La perception de la couleur des dents est multifactorielle. La réflexion et l'absorption de la lumière par la dent peuvent être influencées par un certain nombre de facteurs, notamment la transmission spéculaire de la lumière à travers la dent ; réflexion spéculaire à la surface; réflexion lumineuse diffuse en surface ; absorption et diffusion de la lumière dans les tissus dentaires; teneur en minéraux de l'émail; épaisseur d'émail; la couleur de la dentine, l'observateur humain, la fatigue de l'œil, le type de lumière incidente et la présence de taches extrinsèques et intrinsèques. De plus, la luminosité perçue de la dent peut changer en fonction de la luminosité et de la couleur de l'arrière-plan.
La combinaison de la couleur intrinsèque et la présence de taches extrinsèques à la surface de la dent influencent la couleur et donc l'apparence générale des dents. La diffusion de la lumière et l'absorption dans l'émail et la dentine déterminent la couleur intrinsèque des dents et parce que l'émail est relativement translucide, les propriétés dentinaires peuvent jouer un rôle majeur dans la détermination de la couleur globale de la dent. D'autre part, la tache et la couleur extrinsèques sont le résultat de régions colorées qui se sont formées dans la pellicule acquise sur la surface de l'émail et peuvent être influencées par des comportements ou des habitudes de vie. Par exemple, l'apport alimentaire d' aliments riches en tanins , une mauvaise technique de brossage des dents , des produits du tabac et l'exposition aux sels de fer et à la chlorhexidine peuvent assombrir la couleur d'une dent.
Avec l'âge, les dents ont tendance à devenir plus foncées. Cela peut être attribué à la formation de dentine secondaire et à l'amincissement de l'émail dû à l'usure des dents qui contribue à une diminution significative de la légèreté et à une augmentation du jaunissement. La teinte des dents n'est pas influencée par le sexe ou la race.
Taches et décolorations
La décoloration et la coloration des dents sont principalement dues à deux sources de coloration : intrinsèque et extrinsèque (voir Figure 2). Essentiellement, le blanchiment des dents cible principalement les taches intrinsèques qui ne peuvent pas être éliminées par des mécanismes tels qu'un débridement (nettoyage) ou une prophylaxie , au cabinet dentaire. Ci-dessous explique en profondeur les différences entre les deux sources qui contribuent à une telle décoloration de la surface de la dent.
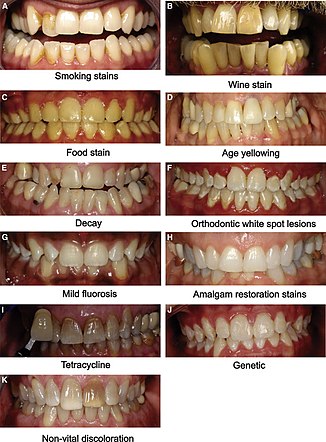
Coloration extrinsèque
La coloration extrinsèque est en grande partie due à des facteurs environnementaux, notamment le tabagisme, les pigments dans les boissons et les aliments, les antibiotiques et les métaux tels que le fer ou le cuivre. Les composés colorés de ces sources sont adsorbés dans la pellicule dentaire acquise ou directement sur la surface de la dent provoquant l'apparition d'une tache.
- Plaque dentaire : La plaque dentaire est un biofilm clair de bactéries qui se forme naturellement dans la bouche, en particulier le long de la gencive , et qui se produit en raison du développement normal et des défenses du système immunitaire. Bien qu'habituellement pratiquement invisible à la surface de la dent, la plaque peut se tacher par des bactéries chromogènes telles que les espèces Actinomyces . Une accumulation prolongée de plaque dentaire à la surface de la dent peut entraîner une déminéralisation de l'émail et la formation de taches blanches qui se présentent sous la forme d'une lésion opaque de couleur lait. Les sous-produits acides des glucides fermentescibles dérivés des aliments riches en sucre contribuent à une plus grande proportion de bactéries, telles que Streptococcus mutans et Lactobacillus dans la plaque dentaire. Une consommation plus élevée de glucides fermentescibles favorisera la déminéralisation et augmentera le risque de développer des lésions de points blancs.
- Tartre : la plaque négligée finira par se calcifier et entraînera la formation d'un dépôt dur sur les dents, notamment autour de la gencive. La matrice organique de la plaque dentaire et des tissus calcifiés subit une série de modifications chimiques et morphologiques qui conduisent à la calcification de la plaque dentaire et donc à la formation de tartre. La couleur du tartre varie et peut être grise, jaune, noire ou brune. La couleur du tartre dépend de la durée de sa présence dans la cavité buccale ; il commence généralement en jaune et au fil du temps, le tartre commencera à tacher une couleur plus foncée et deviendra plus tenace et difficile à éliminer.
- Tabac : le goudron dans la fumée des produits du tabac (et aussi des produits du tabac sans fumée ) a tendance à former une tache jaune-brun-noir autour du cou des dents au-dessus de la ligne des gencives. La nicotine et le goudron du tabac, combinés à l'oxygène, jaunissent et, avec le temps, s'absorbent dans les pores de l'émail et jaunissent les dents. Les taches brun foncé à noires le long de la ligne des gencives des dents sont le résultat de la nature poreuse du tartre qui retient immédiatement les taches de nicotine et de goudron.
- Mâcher du bétel . La mastication du bétel produit une salive rouge sang qui tache les dents de rouge-brun à presque noir. Le gel d'extrait de feuille de bétel contient du tanin, un agent chromogène qui provoque une décoloration de l'émail des dents.
- Le tanin est également présent dans le café, le thé et le vin rouge et produit un agent chromogène qui peut décolorer les dents. De grandes consommations de boissons contenant du tanin colorent l'émail dentaire en brun en raison de la nature chromogène.
- Certains aliments, notamment les currys et les sauces à base de tomates, peuvent tacher les dents.
- Certains médicaments topiques : la chlorhexidine (rince-bouche antiseptique) se lie aux tanins, ce qui signifie qu'une utilisation prolongée chez les personnes qui consomment du café, du thé ou du vin rouge est associée à une coloration extrinsèque (c.-à-d. une coloration amovible) des dents. Le bain de bouche à la chlorhexidine a un penchant naturel pour les groupes sulfate et acides que l'on trouve couramment dans les zones où la plaque s'accumule, comme le long de la gencive, sur le dos de la langue et les cavités. La chlorhexidine est retenue dans ces zones et se colore en jaune-brun. Les taches ne sont pas permanentes et peuvent être enlevées avec un brossage approprié.
- Composés métalliques. L'exposition à ces composés métalliques peut prendre la forme d'une médication ou d'une exposition professionnelle. Les exemples incluent le fer (tache noire), l'iode (noir), le cuivre (vert), le nickel (vert) et le cadmium (jaune-brun). Les sources d'exposition au métal comprennent l'introduction de métal dans la cavité buccale, l'inhalation de poussière contenant du métal ou l'administration orale de médicaments. Les métaux peuvent pénétrer dans la structure osseuse de la dent, provoquant une décoloration permanente, ou peuvent se lier à la pellicule causant une tache de surface.
Élimination des taches extrinsèques
Les taches extrinsèques peuvent être éliminées par diverses méthodes de traitement :
- Prophylaxie : la prophylaxie dentaire comprend l'élimination des taches extrinsèques à l'aide d'une pièce à main rotative à vitesse lente et d'une coupelle en caoutchouc avec une pâte abrasive, contenant principalement du fluorure . La nature abrasive de la pâte prophylactique, comme on l'appelle, agit pour éliminer les taches extrinsèques en utilisant l'action de la pièce à main à vitesse lente et de la pâte contre la dent. Inversement, l'action de la coupelle en caoutchouc, associée à la nature abrasive de la pâte, enlève environ un micron d'émail de la surface de la dent à chaque fois qu'une prophylaxie est effectuée. Cette méthode de détachage ne peut avoir lieu qu'au cabinet dentaire.
- Micro-abrasion : permet à un professionnel dentaire d'utiliser un instrument qui émet une poudre, de l'eau et de l'air comprimé pour éliminer le biofilm et les colorations extrinsèques. Cette méthode de détachage ne peut être entreprise que dans un cabinet dentaire, pas à la maison.
- Dentifrice : il en existe de nombreux disponibles sur le marché qui mettent en œuvre à la fois du peroxyde ainsi que des particules abrasives telles que le gel de silice pour aider à éliminer les taches extrinsèques tandis que le peroxyde agit sur les taches intrinsèques. Cette méthode de détachage peut avoir lieu aussi bien à domicile qu'en cabinet dentaire.
Coloration intrinsèque
La coloration intrinsèque se produit principalement pendant le développement de la dent, soit avant la naissance, soit au cours de la petite enfance. Les taches intrinsèques sont celles qui ne peuvent pas être éliminées par des mesures mécaniques telles que le débridement ou un détachage prophylactique. À mesure que l'âge de la personne augmente, les dents peuvent également apparaître plus jaunes avec le temps. Voici des exemples de sources intrinsèques de taches :
- Usure et vieillissement des dents : L'usure des dents est une perte progressive de l'émail et de la dentine due à l'érosion dentaire , à l' abrasion et à l' attrition . À mesure que l'émail s'use, la dentine devient plus apparente et les agents chromogènes pénètrent plus facilement dans la dent. La production naturelle de dentine secondaire noircit également progressivement les dents avec l'âge.
- Caries dentaires ( carie dentaire) : les preuves concernant la décoloration carieuse des dents ne sont pas concluantes, mais les preuves les plus fiables suggèrent que la lésion carieuse permet aux agents exogènes de pénétrer dans la dentine et, par conséquent, d'augmenter l'absorption des agents chromogènes provoquant une décoloration de la dent.
- Matériaux de restauration : Les matériaux utilisés lors des traitements canalaires , tels que l' eugénol et les composés phénoliques, contiennent des pigments qui tachent la dentine. Les restaurations utilisant l' amalgame pénètrent également dans les tubules dentinaires avec de l'étain au fil du temps, provoquant ainsi des taches sombres sur la dent.
- Traumatisme dentaire pouvant provoquer une coloration soit à la suite d'une nécrose pulpaire, soit d' une résorption interne . Alternativement, la dent peut devenir plus foncée sans nécrose pulpaire.
- Hypoplasie de l'émail : L'hypoplasie de l'émail rend l'émail mince et faible. Il produit une décoloration jaune-brun et peut également rendre la surface lisse de l'émail rugueuse et piquée, ce qui rend la dent sensible aux taches extrinsèques, à la sensibilité dentaire, à la malocclusion et aux caries dentaires. Les preuves concernant l'hypoplasie de l'émail ne sont pas concluantes, mais la cause la plus probable est une infection ou un traumatisme causé à la dentition primaire. Les perturbations du germe dentaire en développement au cours des stades néonatals et de la petite enfance, telles qu'une carence en vitamine D chez la mère , une infection et la prise de médicaments, peuvent provoquer une hypoplasie de l'émail.
- Hyperémie pulpaire : L'hyperémie pulpaire fait référence à l'inflammation d'une dent traumatisée qui peut être causée par un stimuli tel qu'un traumatisme, un choc thermique ou une carie dentaire. L'hyperémie pulpaire est réversible et produit une teinte rouge observée initialement après un traumatisme qui a la capacité de disparaître si la dent se revascularise.
- Fluorose : La fluorose dentaire rend l'émail opaque, blanc crayeux et poreux. L'émail peut se décomposer et provoquer des marbrures sur l'émail sous la surface exposé et produire des taches extrinsèques brun foncé-noir. La fluorose dentaire survient en raison d'une ingestion excessive de fluorure ou d'une surexposition au fluorure pendant le développement de l'émail qui se produit généralement entre un et quatre ans. L'eau potable fluorée, les suppléments de fluorure , le fluorure topique (dentifrices fluorés) et les préparations prescrites pour les enfants peuvent augmenter le risque de fluorose dentaire. Le fluorure est considéré comme un facteur important dans la gestion et la prévention des caries dentaires, le niveau de sécurité pour l'apport quotidien de fluorure est de 0,05 à 0,07 mg/kg/jour.
- Dentinogenèse imparfaite : La dentinogenèse imparfaite est un défaut héréditaire de la dentine, associé à l' ostéogenèse imparfaite , qui provoque une décoloration de la dent généralement bleue ou brune et translucide donnant aux dents un éclat opalescent. La maladie est autosomique dominante, ce qui signifie que la maladie est familiale.
- Amélogenèse imparfaite : L'aspect de l'amélogenèse imparfaite dépend du type d' amélogenèse , il en existe 14 sous-types différents et peut varier de l'apparition d'une hypoplasie à une hypominéralisation qui peut produire différents aspects de l'émail des marbrures blanches aux aspects brun jaune.
- Tétracycline et minocycline . La tétracycline est un antibiotique à large spectre et son dérivé, la minocycline, est courant dans le traitement de l' acné . Le médicament est capable de chélater les ions calcium et est incorporé dans les dents, le cartilage et les os. L'ingestion pendant les années de développement dentaire provoque une décoloration jaune-verte de la dentine visible à travers l'émail qui est fluorescent sous la lumière ultraviolette . Plus tard, la tétracycline est oxydée et la coloration devient plus brune et ne devient plus fluorescente sous la lumière UV.
- Porphyrie : Un trouble métabolique rare dans lequel le corps ne parvient pas à métaboliser adéquatement les porphyrines , ce qui conduit à l'accumulation ou à l'excrétion des porphyrines dans les dents. L'excrétion des porphyrines produit des pigments rouge pourpre dans les dents.
- Maladie hémolytique du nouveau-né : Cette maladie survient lorsque les globules rouges d'un nouveau-né sont attaqués par des anticorps de la mère provoqués par une incompatibilité entre le sang de la mère et le sang du bébé. Cette condition peut produire une coloration verte des dents due à la jaunisse, qui est une incapacité à excréter correctement la bilirubine.
- Résorption radiculaire : La résorption radiculaire est cliniquement asymptomatique, cependant peut produire un aspect rose à la jonction amélo-cémentaire.
- Alcaptonurie : Trouble métabolique qui favorise l'accumulation d' acide homogentisique dans le corps et peut provoquer une pigmentation brune des dents, des gencives et de la muqueuse buccale .
Méthodes
Avant de procéder à des alternatives de blanchiment des dents, il est conseillé que le patient se rende au cabinet dentaire pour subir un examen oral complet comprenant un historique médical, dentaire et social complet. Cela permettra au clinicien de voir s'il y a un traitement qui doit être fait, comme des restaurations pour éliminer les caries, et d'évaluer si le patient sera ou non un bon candidat pour le blanchiment. Le clinicien débriderait (nettoyait) ensuite la surface de la dent avec un détartreur à ultrasons , des instruments à main et éventuellement une pâte prophylactique pour éliminer les taches extrinsèques comme mentionné ci-dessus. Cela permettra une surface propre pour un maximum d'avantages quelle que soit la méthode de blanchiment des dents choisie par le patient. Ci-dessous, nous discuterons des différents types de méthodes de blanchiment des dents, y compris à la fois l'application interne du blanchiment et l'application externe via l'utilisation d'agents de blanchiment.
Au bureau
Avant le traitement, le clinicien doit examiner le patient : prendre des antécédents médicaux et dentaires (y compris les allergies et les sensibilités), observer les tissus durs et mous, le placement et les conditions des restaurations, et parfois des radiographies pour déterminer la nature et la profondeur des irrégularités possibles . Si cela n'est pas terminé avant l'application des agents de blanchiment sur la surface de la dent, une sensibilité excessive et d'autres complications peuvent survenir.
Les teintiers blanchissants sont utilisés pour mesurer la couleur des dents. Ces nuances déterminent l'efficacité de la procédure de blanchiment, qui peut varier de deux à sept nuances. Ces nuances peuvent être atteintes après un seul rendez-vous en cabinet, ou peuvent prendre plus de temps, selon l'individu. Les effets du blanchiment peuvent durer plusieurs mois, mais peuvent varier en fonction du mode de vie du patient. La consommation d'aliments ou de boissons qui tachent les dents et qui ont une couleur forte peut compromettre l'efficacité du traitement. Ceux-ci incluent les aliments et les boissons contenant des tanins tels que; café, thé, vins rouges et curry.
Dans bureau des procédures de blanchiment utilisent généralement une photopolymérisation- couche de protection qui est soigneusement peinte sur les gencives et la papille (les conseils des gencives entre les dents) pour réduire le risque de brûlures chimiques aux tissus mous . L'agent de blanchiment est soit du peroxyde de carbamide , qui se décompose dans la bouche pour former du peroxyde d'hydrogène , soit du peroxyde d'hydrogène lui-même. Le gel de blanchiment contient typiquement entre 10 % et 44 % de peroxyde de carbamide, ce qui équivaut à peu près à une concentration de 3 % à 16 % de peroxyde d'hydrogène. Le pourcentage légal de peroxyde d'hydrogène autorisé est de 0,1 à 6 %. Les agents de blanchiment ne peuvent être administrés que par les praticiens dentaires , les thérapeutes dentaires et les hygiénistes dentaires .
Le blanchiment est moins efficace lorsque la couleur de la dent d'origine est grisâtre et peut nécessiter des gouttières de blanchiment personnalisées. Le blanchiment est plus efficace avec des dents décolorées en jaune. Si une coloration importante ou des dommages causés par la tétracycline sont présents sur les dents d'un patient et que le blanchiment est inefficace (la coloration à la tétracycline peut nécessiter un blanchiment prolongé, car il faut plus de temps pour que l'eau de Javel atteigne la couche de dentine), il existe d'autres méthodes pour masquer la tache. Le collage, qui masque également les taches dentaires, se produit lorsqu'une fine couche de matériau composite est appliquée sur le devant des dents d'une personne, puis durcie avec une lumière bleue. Un placage peut également masquer la décoloration des dents.
Le blanchiment au fauteuil est plus rapide et plus efficace que les options de blanchiment à domicile. Certains cliniciens fabriquent également des gouttières de blanchiment personnalisées, dont la création peut prendre jusqu'à une semaine. Une fois le traitement de blanchiment terminé, le patient peut utiliser ces gouttières pour l'entretien de son blanchiment avec des kits à domicile ou pour une utilisation avec des produits de désensibilisation.
Blanchiment accéléré par la lumière
Le blanchiment accéléré par la puissance ou la lumière utilise l'énergie lumineuse qui est destinée à accélérer le processus de blanchiment dans un cabinet dentaire. Différents types d'énergie peuvent être utilisés dans cette procédure, les plus courants étant l' halogène , la LED ou l'arc plasma . L'utilisation de lumière pendant le blanchiment augmente le risque de sensibilité dentaire et peut ne pas être plus efficace que le blanchiment sans lumière lorsque de fortes concentrations de peroxyde d'hydrogène sont utilisées. Une étude de 2015 a montré que l'utilisation d'un activateur de lumière n'améliore pas le blanchiment, n'a pas d'effet mesurable et est plutôt susceptible d'augmenter la température des tissus associés, entraînant des dommages.
La source d'énergie idéale devrait être une énergie élevée pour exciter les molécules de peroxyde sans surchauffer la pulpe de la dent. Les lumières se situent généralement dans le spectre de la lumière bleue, car il s'est avéré qu'elles contiennent les longueurs d'onde les plus efficaces pour amorcer la réaction du peroxyde d'hydrogène. Un traitement de blanchiment puissant implique généralement l'isolement des tissus mous avec une barrière photopolymérisable à base de résine, l'application d'un gel de blanchiment au peroxyde d'hydrogène de qualité dentaire (25 à 38 % de peroxyde d'hydrogène) et l'exposition à la source lumineuse pendant 6 – 15 minutes. Les progrès techniques récents ont minimisé les émissions de chaleur et d'UV, permettant une procédure de préparation du patient plus courte.
Pour tout traitement de blanchiment, il est recommandé de procéder à un examen complet du patient, y compris l'utilisation de radiographies pour aider au diagnostic de l'état actuel de la bouche, y compris les allergies éventuellement présentes. Le patient devra avoir une bouche saine et exempte de maladie parodontale ou de carie et avoir subi un débridement/nettoyage pour éliminer toute accumulation de tartre ou de plaque.
Il est recommandé d'éviter de fumer, de boire du vin rouge, de manger ou de boire des aliments très colorés après cela, car les dents peuvent se tacher considérablement juste après le traitement.
Catalyseurs à nanoparticules pour une concentration réduite en peroxyde d'hydrogène
Un ajout récent au domaine est de nouveaux agents de blanchiment accélérés par la lumière contenant des concentrations plus faibles de peroxyde d'hydrogène avec un catalyseur à base de nanoparticules d' oxyde de titane . Des concentrations réduites de peroxyde d'hydrogène entraînent une incidence plus faible d'hypersensibilité dentaire. Les nanoparticules agissent comme des photocatalyseurs , et leur taille les empêche de se diffuser profondément dans la dent. Lorsqu'ils sont exposés à la lumière, les catalyseurs produisent une décomposition rapide et localisée du peroxyde d'hydrogène en radicaux hautement réactifs. En raison de la durée de vie extrêmement courte des radicaux libres, ils sont capables de produire des effets de blanchiment similaires à des agents de blanchiment à concentration beaucoup plus élevée dans les couches externes des dents où se trouvent les catalyseurs à nanoparticules. Cela permet un blanchiment des dents efficace tout en réduisant la concentration requise de peroxyde d'hydrogène et d'autres sous-produits réactifs au niveau de la pulpe dentaire.
Blanchiment interne
Le blanchiment interne est un processus qui se produit après qu'une dent a été traitée endodontiquement. Cela signifie que la dent aura eu le nerf de la dent extirpé ou retiré par un traitement de canal chez le dentiste ou par un endodontiste spécialiste . Le blanchiment interne est souvent recherché sur les dents qui ont été traitées endodontiquement car la décoloration dentaire devient un problème en raison du manque d'innervation de cette dent. Il est courant d'effectuer ce blanchiment interne sur une dent antérieure (une dent de devant que vous pouvez voir en souriant et en parlant). Une solution consiste à sceller l'agent de blanchiment à l'intérieur de la dent elle-même et à le remplacer toutes les quelques semaines jusqu'à ce que la teinte souhaitée soit atteinte. L'intervalle de temps entre les rendez-vous varie d'un patient à l'autre et selon la préférence de l'opérateur jusqu'à ce que la teinte souhaitée soit atteinte. Même s'il s'agit d'une excellente option, l'inconvénient de ce traitement est un risque de résorption radiculaire interne de la dent en cours de blanchiment interne. Cela peut ne pas se produire chez chaque patient ou chaque dent, et son apparition est difficile à déterminer avant de terminer le traitement.
À la maison
Les produits de blanchiment des dents à domicile sont disponibles chez les dentistes ou en vente libre (OTC). Les méthodes de blanchiment à domicile comprennent les bandes et les gels en vente libre, les rinçages blanchissants, les dentifrices blanchissants et les blanchisseurs de dents à base de plateaux. Les produits en vente libre peuvent être utilisés pour les cas plus légers de coloration des dents. Le blanchiment à domicile (suivant les instructions du fabricant) entraîne une sensibilité dentaire moindre que le blanchiment en cabinet.
Bandes et gels
Les bandes de blanchiment en plastique contiennent une fine couche de gel de peroxyde et sont conçues pour s'adapter aux surfaces buccales/labiales des dents. De nombreux types de bandes blanchissantes sont disponibles sur le marché, après leur introduction à la fin des années 1980. Les produits de bandes blanchissantes spécifiques ont leur propre ensemble d'instructions, mais les bandes sont généralement appliquées deux fois par jour pendant 30 minutes pendant 14 jours. En quelques jours, la couleur des dents peut s'éclaircir de 1 ou 2 teintes. Le critère d'évaluation du blanchiment des dents dépend de la fréquence d'utilisation et des ingrédients du produit.
Les gels blanchissants sont appliqués sur la surface de la dent avec une petite brosse. Les gels contiennent du peroxyde et sont recommandés pour être appliqués deux fois par jour pendant 14 jours. Le point final de blanchiment des dents comme celui des bandes de blanchiment.
Rinçages
Les rinçages blanchissants fonctionnent par réaction des sources d'oxygène telles que le peroxyde d'hydrogène dans le rinçage et les chromogènes sur ou dans la dent. Il est recommandé d'utiliser deux fois par jour, en rinçant pendant une minute. Pour voir une amélioration de la couleur de l'ombre, cela peut prendre jusqu'à trois mois.
Dentifrices
Les dentifrices blanchissants diffèrent des dentifrices ordinaires en ce qu'ils contiennent des quantités plus élevées d'abrasifs et de détergents pour être plus efficaces pour éliminer les taches les plus tenaces. Certains dentifrices blanchissants contiennent de faibles concentrations de peroxyde de carbamide ou de peroxyde d'hydrogène qui aident à éclaircir la couleur des dents, mais ils ne contiennent pas d'agent de blanchiment ( hypochlorite de sodium ). Avec une continuité d'utilisation dans le temps, la couleur des dents peut s'éclaircir d'une ou deux teintes.
Sur plateau
Le blanchiment des dents par gouttière est obtenu en portant une gouttière ajustée contenant un gel de blanchiment au peroxyde de carbamide pendant la nuit ou pendant deux à quatre heures par jour. Si les instructions du fabricant sont suivies, le blanchiment des dents peut se produire dans les trois jours et éclaircir les dents d'une ou deux teintes. Ce type de blanchiment des dents est disponible en vente libre et professionnellement auprès d'un professionnel de la santé bucco-dentaire.
Bicarbonate de soude
Le bicarbonate de soude est un dentifrice sûr, peu abrasif et efficace pour éliminer les taches et blanchir les dents. Les dentifrices blanchissants qui ont une abrasivité excessive sont nocifs pour les tissus dentaires, le bicarbonate de soude est donc une alternative souhaitable. À ce jour, les études cliniques sur le bicarbonate de soude rapportent qu'aucun effet indésirable n'a été signalé. Il contient également des composants tampons acides qui rendent le bicarbonate de soude biologiquement antibactérien à des concentrations élevées et capables d'empêcher la croissance de Streptococcus mutans. Le bicarbonate de soude peut être utile pour les patients sujets aux caries ainsi que pour ceux qui souhaitent avoir des dents plus blanches.
Les indications
Le blanchiment des dents peut être entrepris pour diverses raisons, mais le blanchiment peut également être recommandé à certaines personnes par des professionnels dentaires.
- Coloration intrinsèque des dents
- Esthétique
- Fluorose dentaire
- Traitement endodontique (blanchiment interne)
- Coloration à la tétracycline
Contre-indications
Il est conseillé à certains groupes d'effectuer le blanchiment des dents avec prudence, car ils peuvent présenter un risque plus élevé d'effets indésirables.
- Patients aux attentes irréalistes
- Allergie au peroxyde
- Dents sensibles préexistantes
- Fissures ou dentine exposée
- Défauts de développement de l'émail
- Érosion acide
- Récession des gencives ( récession gingivale ) et racines jaunes
- Gencives sensibles
- Restaurations dentaires défectueuses
- Carie. La décalcification des taches blanches peut être accentuée et devenir plus visible directement après un processus de blanchiment, mais avec d'autres applications, les autres parties des dents deviennent généralement plus blanches et les taches moins visibles.
- Pathologie périapicale active
- Maladie parodontale non traitée
- Femmes enceintes ou allaitantes
- Enfants de moins de 16 ans. C'est parce que la chambre pulpaire, ou nerf de la dent, est agrandie jusqu'à cet âge. Le blanchiment des dents dans ces conditions pourrait irriter la pulpe ou la rendre sensible. Les jeunes sont également plus susceptibles d'abuser du blanchiment.
- Personnes ayant des plombages ou des couronnes blancs visibles. Le blanchiment des dents ne change pas la couleur des obturations et autres matériaux de restauration. Il n'affecte pas la porcelaine , les autres céramiques ou l'or dentaire. Cependant, il peut légèrement affecter les restaurations réalisées avec des matériaux composites, des ciments et des amalgames dentaires . Le blanchiment des dents ne restaure pas la couleur des obturations , de la porcelaine et des autres céramiques lorsqu'elles sont tachées par les aliments, les boissons et le tabagisme, car ces produits ne sont efficaces que sur la structure dentaire naturelle. En tant que tel, un décalage de teinte peut être créé car les surfaces dentaires naturelles augmentent en blancheur et les restaurations restent la même teinte. Les agents blanchissants ne fonctionnent pas là où le collage a été utilisé et ils ne sont pas non plus efficaces sur les matériaux d'obturation de la couleur des dents. D'autres options pour traiter de tels cas sont les placages de porcelaine ou le collage dentaire .
- Personnes ayant une mauvaise hygiène bucco-dentaire
Des risques
Certains des effets secondaires courants impliqués dans le blanchiment des dents sont une sensibilité accrue des dents, une irritation des gencives et une décoloration extrinsèque des dents.
Hypersensibilité
L'utilisation d'eau de Javel avec des niveaux de pH extrêmement bas dans la procédure de blanchiment des dents peut conduire à des dents hypersensibles, car elle provoque l' ouverture des tubules dentinaires . L'exposition à des stimuli froids, chauds ou sucrés peut encore exacerber l'intensité de la réponse hypersensible. Parmi ceux qui reçoivent un traitement de blanchiment en cabinet, entre 67 et 78 % des personnes ressentent une sensibilité après la procédure où du peroxyde d'hydrogène et de la chaleur sont utilisés. Bien qu'elle varie d'une personne à l'autre, la sensibilité après un traitement de blanchiment peut durer jusqu'à 4 à 39 jours.
Le nitrate de potassium et le fluorure de sodium dans les dentifrices sont utilisés pour soulager l'inconfort après le blanchiment, cependant, rien ne suggère qu'il s'agit d'une méthode permanente pour éradiquer le problème de l'hypersensibilité.
Irritation des muqueuses
Le peroxyde d'hydrogène est un irritant et cytotoxique . Le peroxyde d'hydrogène avec des concentrations de 10 % ou plus peut endommager les tissus, être corrosif pour les muqueuses et provoquer une sensation de brûlure sur la peau. Des brûlures chimiques peuvent survenir lors d'un blanchiment, une irritation et une décoloration des muqueuses peuvent se produire si une concentration élevée d'agent oxydant entre en contact avec des tissus non protégés. Les plateaux de blanchiment mal ajustés sont parmi les causes les plus courantes de brûlures chimiques. Les brûlures temporaires induites par les traitements de blanchiment peuvent être réduites en utilisant des gouttières en plastique sur mesure ou des protections nocturnes fournies par le professionnel dentaire. Cela empêche la fuite de solution sur la muqueuse environnante .
Résultats inégaux
Des résultats inégaux sont assez fréquents après le blanchiment. Consommer moins d'aliments et de boissons qui tachent la surface des dents peut contribuer à obtenir un bon résultat du blanchiment des dents.
Retour à la teinte de pré-traitement d'origine
Près de la moitié du changement de couleur initial fourni par un traitement intensif en cabinet (c'est-à-dire un traitement d'une heure dans le fauteuil d'un dentiste) peut être perdue en sept jours. Le rebond se produit lorsqu'une grande partie du blanchiment des dents est due à la déshydratation des dents (également un facteur important de sensibilité). Au fur et à mesure que la dent se réhydrate, la couleur de la dent « rebondit » vers son point de départ.
Blanchiment excessif
Le blanchiment excessif, plus souvent appelé « effet blanchi », se produit parmi les traitements qui promettent un changement important sur une courte période, par exemple des heures. Un blanchiment excessif peut donner un aspect translucide et cassant.
Dommages à l'émail
L'émail des dents peut avoir un effet négatif sur le traitement de blanchiment. Les preuves issues d'études montrent que le peroxyde de carbamide présent dans les gels de blanchiment peut endommager la surface de l'émail. Bien que cet effet ne soit pas aussi dommageable que le mordançage à l'acide phosphorique, l'irrégularité accrue de la surface des dents rend les dents plus sensibles aux taches extrinsèques, ayant ainsi un effet néfaste accru sur l'esthétique. La porosité accrue et les changements de rugosité de surface peuvent avoir un impact sur la formation de plaque supra- et sous-gingivale , augmentant ainsi l' adhérence d' espèces bactériennes telles que Streptococcus mutans et Streptococcus sobrinus , contributeurs importants aux caries dentaires . Les restaurations dentaires sont sujettes à des changements de couleur inacceptables, même lors de l'utilisation de systèmes à domicile.
Dentine affaiblie
Le blanchiment intra-coronaire est une méthode de blanchiment des dents qui utilise 30 % de peroxyde d'hydrogène en plus. De telles méthodes de blanchiment des dents peuvent affaiblir les propriétés mécaniques de la dentine et pourraient potentiellement conduire à une sensibilité dentaire sévère.
Effets sur les restaurations existantes
Les restaurations dentaires sont sujettes à des changements de couleur inacceptables, même lors de l'utilisation de systèmes à domicile.
Couronnes en céramique – un blanchiment agressif peut réagir chimiquement avec les couronnes en céramique et réduire leur stabilité.
Dentaire amalgame - exposition à carbamide peroxyde solutions augmentation du mercure libération pendant un à deux jours. La libération des composants de l'amalgame serait due à une oxydation active . Cette augmentation des rejets de mercure dans les amalgames est proportionnelle à la concentration de peroxyde de carbamide.
Composite de résine - la force de liaison entre l' émail et les obturations à base de résine s'affaiblit. De nombreuses études ont montré que les gels de blanchiment des dents au peroxyde de carbamide à 10-16 % (contenant environ 3,6 à 5,76 % de peroxyde d'hydrogène) entraînent une augmentation de la rugosité de surface et de la porosité des résines composites. Cependant, la salive peut exercer un effet protecteur. De plus, les changements dans la réflectance du composite ont été analysés après un blanchiment avec du peroxyde d'hydrogène à haute concentration (30-35%). Cela suggère que le blanchiment des dents a un impact négatif sur les restaurations en résine composite.
Verre ionomère et autres ciments – des études suggèrent que la solubilité de ces matériaux peut augmenter.
Bleachorexie
Bleachorexie est le terme utilisé pour décrire une personne qui développe une obsession malsaine pour le blanchiment des dents. Cette condition est similaire au trouble dysmorphique du corps . Les caractéristiques de la blanchiment sont l'utilisation continue de produits de blanchiment même si les dents ne peuvent pas devenir plus blanches, malgré la fourniture de traitements répétés. Une personne atteinte de blanchissement recherchera continuellement différents produits de blanchiment. Par conséquent, il est recommandé de convenir d'une teinte cible avant de commencer la procédure de traitement pour résoudre ce problème.
Risques de blanchiment des dents à domicile
L'utilisation de gouttières de blanchiment personnalisées à domicile est une thérapie administrée par le patient qui est prescrite et dispensée par un dentiste. Les patients doivent participer activement à leur traitement et suivre avec précision les directives données par le dentiste. Une utilisation erratique ou imprécise des gouttières de blanchiment pourrait causer des dommages au patient tels que des cloques ou une sensibilité des dents et des tissus mous environnants. Une utilisation irrégulière des plateaux de blanchiment peut entraîner un ralentissement et une irrégularité du processus de blanchiment. Certains patients présentant un réflexe nauséeux important peuvent ne pas être en mesure de tolérer les gouttières et devraient envisager d'autres méthodes de blanchiment des dents.
Autres risques
Les preuves suggèrent que le peroxyde d'hydrogène pourrait agir comme un promoteur de tumeur . Bien que la résorption radiculaire cervicale soit plus manifestement observée dans les méthodes de blanchiment thermocatalytique, le blanchiment interne intracoronaire peut également conduire à une résorption radiculaire dentaire. De plus, de graves dommages à la dentine intracoronale et à la fracture de la couronne dentaire peuvent survenir en raison de cette méthode de blanchiment.
Cependant, le Centre international de recherche sur le cancer (CIRC) a conclu qu'il n'y a pas suffisamment de preuves pour prouver que le peroxyde d'hydrogène est cancérigène pour l'homme. Récemment, le potentiel génotoxique du peroxyde d'hydrogène a été évalué. Les résultats ont indiqué que les produits de santé bucco-dentaire qui contiennent ou libèrent du peroxyde d'hydrogène jusqu'à 3,6 % n'augmenteront pas le risque de cancer chez un individu, il est donc sécuritaire de les utiliser avec modération.
Maintenance
Malgré l'obtention des résultats du traitement, les taches peuvent réapparaître dans les deux premiers mois de traitement. Diverses méthodes peuvent être utilisées pour prolonger les résultats du traitement, telles que :
- Brosser ou rincer la bouche avec de l'eau après avoir mangé et bu
- La soie dentaire pour éliminer la plaque et les biofilms entre les dents
- Faites particulièrement attention pendant les 2 premiers jours – les 24 à 48 premières heures après la procédure de blanchiment sont considérées comme la période la plus cruciale au cours de laquelle vous devez protéger au mieux vos dents. Par conséquent, il est essentiel de consommer des boissons ou des aliments qui ne tachent pas pendant cette période, car l'émail a tendance à adhérer aux taches.
- Buvez des liquides qui peuvent tacher à travers une paille
- Selon la méthode utilisée pour blanchir les dents, un nouveau traitement tous les six mois ou après un an peut être nécessaire. Si une personne fume ou consomme des boissons ayant la capacité de tacher, des retraitements réguliers seraient nécessaires.
Histoire
Les remèdes de blanchiment des dents sont présents depuis l'Antiquité. Malgré leur apparence absurde, certaines méthodes étaient quelque peu efficaces dans leurs résultats.
Les Romains de l'Antiquité croyaient à l'utilisation de l' urine avec du lait de chèvre pour rendre leurs dents plus blanches. Les dents blanches nacrées symbolisaient la beauté et la richesse marquée. Dans le système de médecine Auyrveda, l'extraction d'huile était utilisée comme thérapie orale. Pour ce processus aujourd'hui, versez de l'huile de noix de coco ou d'olive dans votre bouche jusqu'à 20 minutes par jour. À la fin du XVIIe siècle, de nombreuses personnes ont contacté les barbiers, qui utilisaient une lime pour limer les dents avant d'appliquer un acide qui, en fait, blanchissait les dents. Bien que la procédure ait réussi, les dents deviendraient complètement érodées et plus sujettes à la carie. Guy de Chauliac proposa pour blanchir les dents : « Nettoyez doucement les dents avec un mélange de miel et de sel brûlé auquel on a ajouté du vinaigre. En 1877, l'acide oxalique a été proposé pour le blanchiment, suivi par l'hypochlorite de calcium .
À la fin des années 1920, on a découvert que les bains de bouche contenant de la pyrozone (peroxyde d'éther) réduisaient les caries tout en donnant une apparence plus blanche aux dents. Dans les années 1940 et 1950, des gels d'éther et de peroxyde d'hydrogène étaient utilisés pour blanchir les dents vitales, tandis que les dents non vitales étaient blanchies à l'aide de pyrozone et de perborate de sodium.
À la fin des années 1960, le Dr William Klusmeier, un orthodontiste de Fort Smith, Arkansas, a introduit le blanchiment par plateau personnalisé. Cependant, ce n'est qu'en 1989 que Haywood et Heymann ont publié un article soutenant cette méthode. Le peroxyde de carbamide avec une durée de conservation d'un à deux ans, par opposition au peroxyde d'hydrogène avec une durée de conservation de un à deux mois, était considéré comme un agent plus stable pour le blanchiment des dents.
Société et culture
Le blanchiment des dents est devenu la méthodologie la plus promue et la plus mentionnée en dentisterie esthétique . Plus de 100 millions d'Américains éclaircissent leurs dents en utilisant différentes méthodes ; dépensant 15 milliards de dollars en 2010. La Food and Drug Administration des États -Unis n'approuve que les gels contenant moins de 6 % de peroxyde d'hydrogène ou 16 % ou moins de peroxyde de carbamide. Le comité scientifique pour la sécurité des consommateurs de l'UE considère que les gels contenant des fixations plus élevées peuvent être dangereux.
Conformément aux directives du Conseil européen , seul un professionnel dentaire certifié peut légalement administrer des produits de blanchiment des dents utilisant 0,1 à 6 % de peroxyde d'hydrogène, à condition que le patient ait 18 ans ou plus. En 2010, le UK General Dental Council s'est inquiété du « risque pour la sécurité des patients d'un blanchiment des dents de mauvaise qualité effectué par du personnel non ou mal formé ». Une enquête sur les attitudes du public, menée par la GDC, a montré que 83% des personnes soutiennent "des politiques de réglementation du blanchiment des dents pour protéger la sécurité des patients et poursuivre les pratiques illégales". Un groupe de professionnels dentaires et d'associations appelé The Tooth Whitening Information Group (TWIG) a été fondé pour faire progresser les informations et l'assistance protégées et bénéfiques sur le blanchiment des dents à la population en général. Des rapports peuvent être faits au TWIG via leur site Web en ce qui concerne toute personne offrant des services de blanchiment des dents illégaux, ou si une personne a personnellement subi un traitement effectué par un professionnel non dentaire.
Au Brésil, tous les produits de blanchiment sont classés comme cosmétiques (Degré II). Certains craignent que cela n'entraîne une augmentation de l'abus de produits de blanchiment et, par conséquent, des appels à une réanalyse ont été lancés.
Selon les recherches, le blanchiment des dents peut produire des changements positifs dans la qualité de vie liée à la santé bucco-dentaire (OHRQoL) des jeunes participants dans des domaines esthétiques tels que sourire, rire et montrer les dents sans gêne. Cependant, son principal effet secondaire, la sensibilité dentaire , affecte négativement la qualité de vie.



