Stimulation cérébrale profonde - Deep brain stimulation
| Stimulation cérébrale profonde | |
|---|---|
 Sondes DBS montrées aux rayons X du crâne (les zones blanches autour du maxillaire et de la mandibule représentent des prothèses métalliques et ne sont pas liées aux dispositifs DBS)
| |
| Engrener | D046690 |
| MedlinePlus | 007453 |
La stimulation cérébrale profonde ( DBS ) est une procédure neurochirurgicale impliquant la mise en place d'un dispositif médical appelé neurostimulateur (parfois appelé « stimulateur cérébral »), qui envoie des impulsions électriques, par l'intermédiaire d' électrodes implantées , à des cibles spécifiques dans le cerveau (noyaux cérébraux ) pour le traitement des troubles du mouvement, y compris la maladie de Parkinson , le tremblement essentiel , la dystonie et d'autres affections telles que le trouble obsessionnel-compulsif et l'épilepsie. Bien que ses principes et mécanismes sous-jacents ne soient pas entièrement compris, le DBS modifie directement l'activité cérébrale de manière contrôlée.
Le DBS a été approuvé par la Food and Drug Administration comme traitement du tremblement essentiel et de la maladie de Parkinson (MP) depuis 1997. Le DBS a été approuvé pour la dystonie en 2003, le trouble obsessionnel-compulsif (TOC) en 2009 et l' épilepsie en 2018. DBS a ont été étudiés dans des essais cliniques en tant que traitement potentiel de la douleur chronique pour divers troubles affectifs, y compris la dépression majeure . C'est l'une des rares procédures neurochirurgicales qui permettent des études en aveugle .
Usage médical
la maladie de Parkinson
La DBS est utilisée pour gérer certains des symptômes de la maladie de Parkinson qui ne peuvent pas être contrôlés de manière adéquate avec des médicaments. La MP est traitée en appliquant une stimulation à haute fréquence (> 100 Hz) à trois structures cibles, à savoir le thalamus entrolatéral, le pallidum interne et le noyau sous-thalamique (STN) pour imiter les effets cliniques de la lésion. Il est recommandé aux personnes atteintes de la MP avec des fluctuations motrices et des tremblements insuffisamment contrôlés par les médicaments, ou à celles qui sont intolérantes aux médicaments, tant qu'elles n'ont pas de problèmes neuropsychiatriques sévères . Quatre zones du cerveau ont été traitées avec des stimulateurs neuraux dans la MP. Il s'agit du globus pallidus internus , du thalamus , du noyau sous - thalamique et du noyau pédonculopontin . Cependant, la plupart des chirurgies DBS en pratique courante ciblent soit le globus pallidus internus, soit le noyau sous-thalamique.
- Le DBS du globus pallidus internus réduit les mouvements de secousses incontrôlables appelés dyskinésies. Cela permet à un patient de prendre des quantités adéquates de médicaments (en particulier la lévodopa), conduisant ainsi à un meilleur contrôle des symptômes.
- Le DBS du noyau sous-thalamique réduit directement les symptômes de la maladie de Parkinson. Cela permet une diminution de la dose de médicaments anti-parkinsoniens.
- Le DBS du PPN peut aider à geler la marche, tandis que le DBS du thalamus peut aider à soulager les tremblements. Ces cibles ne sont pas systématiquement utilisées.
La sélection de la cible DBS correcte est un processus compliqué . De multiples caractéristiques cliniques sont utilisées pour sélectionner la cible, notamment – l'identification des symptômes les plus gênants, la dose de lévodopa que le patient prend actuellement, les effets et les effets secondaires des médicaments actuels et les problèmes concomitants. Par exemple, le noyau sous-thalamique DBS peut aggraver la dépression et n'est donc pas préféré chez les patients souffrant de dépression non contrôlée.
Généralement, la DBS est associée à une amélioration de 30 à 60 % des évaluations des scores moteurs.
syndrome de la Tourette
DBS a été utilisé expérimentalement dans le traitement des adultes atteints du syndrome de Gilles de la Tourette sévère qui ne répondent pas au traitement conventionnel. Malgré les premiers succès largement médiatisés, la DBS reste une procédure hautement expérimentale pour le traitement de la Tourette, et des études supplémentaires sont nécessaires pour déterminer si les avantages à long terme l'emportent sur les risques. La procédure est bien tolérée, mais les complications incluent "une courte durée de vie de la batterie, une aggravation brutale des symptômes à l'arrêt de la stimulation, une conversion hypomaniaque ou maniaque, et le temps et les efforts importants nécessaires pour optimiser les paramètres de stimulation". En 2006, cinq personnes atteintes de TS avaient été signalées ; tous ont connu une réduction des tics et la disparition des comportements obsessionnels compulsifs.
La procédure est invasive et coûteuse, et nécessite des soins experts à long terme. Les avantages pour la Tourette sévère ne sont pas concluants, compte tenu des effets moins robustes de cette chirurgie observés aux Pays - Bas . La Tourette est plus fréquente dans les populations pédiatriques , ayant tendance à régresser à l'âge adulte, donc en général, ce ne serait pas une procédure recommandée pour une utilisation chez les enfants. Étant donné que le diagnostic de Tourette est basé sur des antécédents de symptômes plutôt que sur une analyse de l'activité neurologique, il peut ne pas toujours être clair comment appliquer le DBS pour une personne en particulier. En raison des inquiétudes suscitées par l'utilisation du DBS dans le traitement du syndrome de Gilles de la Tourette , la Tourette Association of America a réuni un groupe d'experts pour élaborer des recommandations guidant l'utilisation et les essais cliniques potentiels du DBS pour le TS.
Robertson a rapporté que le DBS avait été utilisé sur 55 adultes en 2011, restait un traitement expérimental à l'époque, et a recommandé que la procédure "ne soit menée que par des neurochirurgiens fonctionnels expérimentés opérant dans des centres qui disposent également d'une clinique dédiée au syndrome de Tourette". Selon Malone et al. (2006), « Seuls les patients atteints d'une maladie grave, débilitante et réfractaire au traitement devraient être pris en compte ; tandis que ceux qui souffrent de troubles graves de la personnalité et de problèmes de toxicomanie devraient être exclus. » Du et al. (2010) disent : « En tant que thérapie invasive, la DBS n'est actuellement recommandée que pour les adultes atteints de TS gravement touchés et réfractaires au traitement ». Singer (2011) dit, « en attendant la détermination des critères de sélection des patients et le résultat d'essais cliniques soigneusement contrôlés, une approche prudente est recommandée ». Viswanathan et al. (2012) affirment que le DBS devrait être utilisé pour les personnes présentant « une déficience fonctionnelle grave qui ne peut pas être prise en charge médicalement ».
Effets indésirables
La DBS comporte des risques de chirurgie lourde, avec un taux de complications lié à l'expérience de l'équipe chirurgicale. Les complications majeures comprennent l'hémorragie (1 à 2 %) et l'infection (3 à 5 %).
Le potentiel existe pour les effets secondaires neuropsychiatriques après DBS, y compris l' apathie , les hallucinations , l' hypersexualité , le dysfonctionnement cognitif , la dépression et l' euphorie . Cependant, ces effets peuvent être temporaires et liés à (1) un placement correct des électrodes, (2) une stimulation en boucle ouverte VS en boucle fermée, ce qui signifie une stimulation constante ou un système de surveillance de l' IA et (3) l'étalonnage du stimulateur, de sorte que ces les effets secondaires sont potentiellement réversibles.
Parce que le cerveau peut se déplacer légèrement pendant la chirurgie, les électrodes peuvent se déplacer ou se déloger de l'emplacement spécifique. Cela peut entraîner des complications plus profondes telles que des changements de personnalité, mais le mauvais placement des électrodes est relativement facile à identifier à l'aide de la tomodensitométrie . En outre, des complications chirurgicales peuvent survenir, telles que des saignements dans le cerveau. Après la chirurgie, un gonflement du tissu cérébral, une légère désorientation et une somnolence sont normaux. Après 2 à 4 semaines, une visite de suivi est utilisée pour retirer les points de suture , allumer le neurostimulateur et le programmer.
Les habiletés de natation avec facultés affaiblies sont apparues comme un risque inattendu de la procédure ; plusieurs patients atteints de la maladie de Parkinson ont perdu leur capacité à nager après avoir reçu une stimulation cérébrale profonde.
Mécanismes
Le mécanisme d'action exact du DBS n'est pas connu. Diverses hypothèses tentent d'expliquer les mécanismes de la DBS :
- Blocage de la dépolarisation : les courants électriques bloquent la sortie neuronale au niveau ou à proximité du site de l'électrode.
- Inhibition synaptique : Cela provoque une régulation indirecte de la sortie neuronale en activant les terminaisons axonales avec des connexions synaptiques aux neurones proches de l'électrode de stimulation.
- Désynchronisation de l'activité oscillatoire anormale des neurones
- Activation antidromique soit en activant/bloquant les neurones distants, soit en bloquant les axones lents
La DBS représente une avancée par rapport aux traitements antérieurs qui impliquaient une pallidotomie (c'est-à-dire une ablation chirurgicale du globus pallidus ) ou une thalamotomie (c'est-à-dire une ablation chirurgicale du thalamus). Au lieu de cela, un fil mince avec plusieurs électrodes est implanté dans le globus pallidus, le noyau ventralis intermedius thalami ou le noyau sous - thalamique , et des impulsions électriques sont utilisées à des fins thérapeutiques. Le fil de l'implant est étendu au neurostimulateur sous la peau dans la région de la poitrine.
Son effet direct sur la physiologie des cellules cérébrales et des neurotransmetteurs est actuellement débattu, mais en envoyant des impulsions électriques à haute fréquence dans des zones spécifiques du cerveau, il peut atténuer les symptômes et diminuer directement les effets secondaires induits par les médicaments contre la MP, permettant une diminution des médicaments , ou rendre un régime médicamenteux plus tolérable.
Composants et placement
Le système DBS se compose de trois composants : le générateur d'impulsions implanté (IPG), la sonde et une extension. L'IPG est un neurostimulateur alimenté par batterie enfermé dans un boîtier en titane , qui envoie des impulsions électriques au cerveau qui interfèrent avec l' activité neuronale sur le site cible. Le fil est un fil enroulé isolé en polyuréthane avec quatre électrodes de platine-iridium et est placé dans un ou deux noyaux différents du cerveau. Le fil est connecté à l'IPG par une rallonge, un fil isolé qui passe sous la peau, de la tête, le long du cou, derrière l'oreille, à l'IPG, qui est placé sous la peau sous la clavicule , ou dans certains cas, l' abdomen . L'IPG peut être calibré par un neurologue , une infirmière ou un technicien qualifié pour optimiser la suppression des symptômes et contrôler les effets secondaires.
Les sondes DBS sont placées dans le cerveau en fonction du type de symptômes à traiter. Pour le tremblement essentiel non parkinsonien, la sonde est placée soit dans le noyau ventro-intermédiaire du thalamus, soit dans la zone incertifiée ; pour la dystonie et les symptômes associés à la MP ( rigidité , bradykinésie / akinésie et tremblements ), la sonde peut être placée soit dans le globus pallidus internus, soit dans le noyau sous - thalamique ; pour le TOC et la dépression au noyau accumbens ; pour les douleurs incessantes de la région thalamique postérieure ou grise périaqueducale ; et pour le traitement de l'épilepsie du noyau thalamique antérieur .
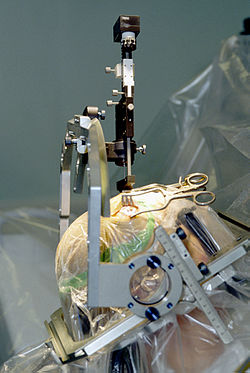
Les trois composants sont implantés chirurgicalement à l'intérieur du corps. L'implantation de la sonde peut avoir lieu sous anesthésie locale ou sous anesthésie générale ("DBS endormi") comme pour la dystonie. Un trou d'environ 14 mm de diamètre est percé dans le crâne et l'électrode de la sonde est insérée de manière stéréotaxique , en utilisant une stéréotaxie avec ou sans cadre. Au cours de la procédure d'éveil avec anesthésie locale, les commentaires de la personne sont utilisés pour déterminer le placement optimal de l'électrode permanente. Pendant la procédure endormie, le guidage IRM peropératoire est utilisé pour la visualisation directe du tissu cérébral et de l'appareil. L'installation de l'IPG et des rallonges se fait sous anesthésie générale. Le côté droit du cerveau est stimulé pour traiter les symptômes du côté gauche du corps et vice versa.
Recherche
La douleur chronique
La stimulation du gris périaqueducal et du gris périventriculaire pour la douleur nociceptive , et de la capsule interne , du noyau postéro-latéral ventral et du noyau postéro- médial ventral pour la douleur neuropathique a produit des résultats impressionnants chez certaines personnes, mais les résultats varient. Une étude portant sur 17 personnes souffrant de douleurs cancéreuses intraitables a révélé que 13 d'entre elles étaient pratiquement indolores et que seulement quatre avaient besoin d'analgésiques opioïdes à leur sortie de l'hôpital après l'intervention. La plupart ont finalement eu recours aux opioïdes, généralement au cours des dernières semaines de vie. DBS a également été appliqué pour la douleur du membre fantôme .
Dépression majeure et trouble obsessionnel-compulsif

La DBS a été utilisée dans un petit nombre d'essais cliniques pour traiter les personnes atteintes de dépression sévère résistante au traitement (DRT). Un certain nombre de cibles neuroanatomiques ont été utilisées pour la DBS pour TRD, y compris le gyrus cingulaire subgenual, le gyrus rectus postérieur, le noyau accumbens , la capsule ventrale/le striatum ventral, le pédoncule thalamique inférieur et l'habenula latéral. Une cible récemment proposée de l'intervention DBS dans la dépression est la branche supérolatérale du faisceau médial du prosencéphale ; sa stimulation conduit à des effets antidépresseurs étonnamment rapides.
Les petits nombres dans les premiers essais de DBS pour TRD limitent actuellement la sélection d'une cible neuroanatomique optimale. Les preuves sont insuffisantes pour soutenir le DBS en tant que modalité thérapeutique pour la dépression ; cependant, la procédure peut être une modalité de traitement efficace à l'avenir. En fait, des résultats bénéfiques ont été documentés dans la littérature neurochirurgicale, y compris quelques cas dans lesquels des personnes profondément déprimées ont reçu des stimulateurs portables pour l'auto-traitement.
Une revue systématique des DBS pour TRD et TOC a identifié 23 cas, neuf pour TOC, sept pour TRD et un pour les deux. "[A] environ la moitié des patients ont montré une amélioration spectaculaire" et les événements indésirables étaient "généralement insignifiants" étant donné l'âge plus jeune de la population psychiatrique par rapport à l'âge des personnes souffrant de troubles du mouvement. La première étude randomisée et contrôlée de DBS pour le traitement de la DRT ciblant la capsule ventrale/zone du striatum ventral n'a pas démontré de différence significative dans les taux de réponse entre les groupes actif et fictif à la fin d'une étude de 16 semaines. Cependant, une deuxième étude contrôlée randomisée de la capsule ventrale DBS pour TRD a démontré une différence significative dans les taux de réponse entre la DBS active (44 % de répondeurs) et la DBS fictive (0 % de répondeurs). L'efficacité de la DBS est établie pour les TOC, avec en moyenne 60 % de répondeurs chez les patients gravement malades et résistants au traitement. Sur la base de ces résultats, la FDA a approuvé le DBS pour les TOC résistants au traitement dans le cadre d'une exemption pour dispositif humanitaire (HDE), exigeant que la procédure soit effectuée uniquement dans un hôpital possédant des qualifications spécialisées pour le faire.
La DBS pour TRD peut être aussi efficace que les antidépresseurs et peut avoir de bons taux de réponse et de rémission, mais les effets indésirables et la sécurité doivent être évalués de manière plus approfondie. Les effets secondaires courants incluent « une infection de la plaie, des maux de tête périopératoires et une aggravation/une humeur irritable [et] une augmentation des tendances suicidaires ».
Autres applications cliniques
Les résultats du DBS chez les personnes atteintes de dystonie, où les effets positifs apparaissent souvent progressivement sur une période de quelques semaines à quelques mois, indiquent un rôle de réorganisation fonctionnelle dans au moins certains cas. L'efficacité de la procédure a été testée chez les personnes atteintes d' épilepsie résistantes aux médicaments. La DBS peut réduire ou éliminer les crises d'épilepsie avec une stimulation programmée ou réactive.
Les DBS des zones septales des personnes atteintes de schizophrénie ont entraîné une vigilance, une coopération et une euphorie accrues. Les personnes atteintes de narcolepsie et de crises partielles complexes ont également signalé une euphorie et des pensées sexuelles à partir de la DBS auto-induite des noyaux septaux.
L'extase orgasmique a été rapportée avec la stimulation électrique du cerveau avec des électrodes de profondeur dans l' hippocampe gauche à 3 mA et l' hippocampe droit à 1 mA.
En 2015, un groupe de chercheurs brésiliens dirigé par le neurochirurgien Erich Fonoff décrit une nouvelle technique qui permet l'implantation simultanée d'électrodes appelée procédure stéréotaxique bilatérale pour DBS. Les principaux avantages sont moins de temps consacré à la procédure et une plus grande précision.
En 2016, il a été découvert que le DBS améliore l'apprentissage et la mémoire dans un modèle murin du syndrome de Rett . Des travaux plus récents (2018) ont montré que le DBS forniceal régule positivement les gènes impliqués dans la fonction synaptique, la survie cellulaire et la neurogenèse, faisant quelques premiers pas pour expliquer la restauration de la fonction du circuit hippocampique.
Voir également
Les références
Lectures complémentaires
| Scholia a un profil thématique pour la stimulation cérébrale profonde . |
- Appleby BS, Duggan PS, Regenberg A, Rabins PV (septembre 2007). « Evénements indésirables psychiatriques et neuropsychiatriques associés à la stimulation cérébrale profonde : une méta-analyse d'une expérience de dix ans ». Troubles du mouvement . 22 (12) : 1722–8. doi : 10.1002/mds.21551 . PMID 17721929 . S2CID 22925963 .
- Schlaepfer TE, Bewernick BH, Kayser S, Hurlemann R, Coenen VA (mai 2014). "Stimulation cérébrale profonde du système de récompense humain pour la dépression majeure - justification, résultats et perspectives" . Neuropsychopharmacologie . 39 (6) : 1303–14. doi : 10.1038/npp.2014.28 . PMC 3988559 . PMID 24513970 .
- Diamond A, Shahed J, Azher S, Dat-Vuong K, Jankovic J (mai 2006). « Globus pallidus stimulation cérébrale profonde dans la dystonie ». Troubles du mouvement . 21 (5) : 692-5. doi : 10.1002/mds.20767 . PMID 16342255 . S2CID 29677149 .
- Richter EO, Lozano AM (2004). "Stimulation cérébrale profonde pour la maladie de Parkinson dans les troubles du mouvement". Dans Markov M, Rosch PJ (éd.). Médecine bioélectromagnétique . New York, NY : Marcel Dekker. p. 265-76. ISBN 978-0-8247-4700-8.
Liens externes
- Vidéo : La stimulation cérébrale profonde pour traiter la maladie de Parkinson
- Vidéo : Thérapie de stimulation cérébrale profonde pour la maladie de Parkinson
- Les dangers de la stimulation cérébrale profonde pour la dépression. Auteur Danielle Egan. 24 septembre 2015.
- Centre de traitement pour la Stimulation Cérébrale Profonde des troubles du mouvement, TOC, Tourette ou dépression.
- Centre de traitement de stimulation cérébrale profonde pour TOC