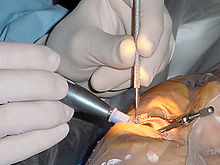
Opération de la cataracte - Cataract surgery
| Opération de la cataracte | |
|---|---|
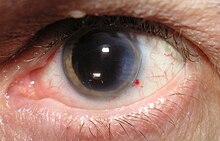
 Vue agrandie d'une cataracte dans un œil humain vu à l'examen avec une lampe à fente
| |
| Spécialité | Ophtalmologie |
| CIM-9-CM | 13.19 |
| Engrener | D002387 |
| MedlinePlus | 002957 |
La chirurgie de la cataracte , également appelée chirurgie de remplacement du cristallin , est l'ablation du cristallin naturel de l' œil (également appelé « cristallin ») qui a développé une opacification, appelée cataracte , et son remplacement par une lentille intraoculaire . Les changements métaboliques des fibres du cristallin au fil du temps conduisent au développement de la cataracte, provoquant une altération ou une perte de la vision . Certains nourrissons naissent avec des cataractes congénitales et certains facteurs environnementaux peuvent également conduire à la formation de cataractes. Les premiers symptômes peuvent inclure un fort éblouissement causé par les lumières et les petites sources lumineuses la nuit, et une acuité réduite à des niveaux de luminosité faibles.
Lors d'une chirurgie de la cataracte, le cristallin naturel trouble de la cataracte d'un patient est retiré, soit par émulsification en place, soit par découpage. Une lentille intraoculaire artificielle (LIO) est implantée à sa place. La chirurgie de la cataracte est généralement effectuée par un ophtalmologiste dans un cadre ambulatoire dans un centre chirurgical ou un hôpital plutôt qu'en milieu hospitalier. Une anesthésie locale topique, sous-ténonienne, péribulbaire ou rétrobulbaire est utilisée, causant généralement peu ou pas d'inconfort au patient.
Plus de 90 % des opérations réussissent à restaurer une vision utile, avec un faible taux de complications. Les soins de jour, la phacoémulsification à volume élevé, mini-invasive, avec de petites incisions avec une récupération post- opératoire rapide sont devenus la norme de soins en chirurgie de la cataracte dans le monde entier.
Les types
Deux principaux types d'interventions chirurgicales sont couramment utilisés dans le monde. La première procédure est la phacoémulsification (phaco) et la seconde implique deux types différents d' extraction extracapsulaire de la cataracte (ECCE). Dans la plupart des chirurgies, une lentille intraoculaire est insérée. Les lentilles pliables sont généralement utilisées pour la phaco-incision de 2 à 3 mm, tandis que les lentilles non pliables sont placées à travers la plus grande incision extracapsulaire. La petite taille de l'incision utilisée dans la phacoémulsification (2–3 mm) permet souvent la fermeture de l'incision « sans suture ». L'ECCE utilise une incision plus large (10 à 12 mm) et nécessite donc généralement des points de suture, ce qui a en partie conduit à la modification de l'ECCE connue sous le nom de chirurgie manuelle de la cataracte à petite incision (MSICS).
L'extraction de la cataracte par extraction intracapsulaire de la cataracte (ICCE) a été remplacée par la phacoémulsification et l'ECCE et est rarement réalisée.
La phacoémulsification est la procédure de la cataracte la plus couramment pratiquée dans le monde développé. Cependant, le coût élevé d'une machine de phacoémulsification et de l'équipement jetable associé signifie que l'ECCE et le MSICS restent la procédure la plus couramment pratiquée dans les pays en développement.
La chirurgie de la cataracte est généralement pratiquée en soins de jour plutôt qu'en hospitalisation, car il existe des preuves que la chirurgie d'un jour a des résultats similaires et est moins chère que l'hospitalisation et la nuitée.
Types de chirurgie
Il existe différentes techniques chirurgicales utilisées dans la chirurgie de la cataracte :
- La phacoémulsification ( phaco ) est la technique la plus couramment utilisée dans les pays développés. Elle implique l'utilisation d'une machine avec une pièce à main à ultrasons équipée d'une pointe en titane ou en acier. La pointe vibre à une fréquence ultrasonore (40 000 Hz) et le matériau de la lentille est émulsionné . Un deuxième instrument fin (parfois appelé "craqueur" ou "chopper") peut être utilisé à partir d'un orifice latéral pour faciliter le craquage ou le découpage du noyau en morceaux plus petits. La fragmentation en morceaux plus petits facilite l'émulsification, ainsi que l'aspiration du matériel cortical (partie molle du cristallin autour du noyau). Une fois la phacoémulsification du noyau du cristallin et du matériel cortical terminée, une sonde à double irrigation-aspiration (IA) ou un système IA bimanuel est utilisé pour aspirer le matériel cortical périphérique restant.
- Chirurgie manuelle de la cataracte par petite incision (MSICS) : cette technique est une évolution de l'ECCE (voir ci-dessous) où la totalité du cristallin est exprimée hors de l'œil à travers une plaie tunnel sclérale auto-obturante . Un tunnel scléral construit de manière appropriée est étanche et ne nécessite pas de suture. Le "petit" dans le titre fait référence à la blessure étant relativement plus petite qu'une ECCE, bien qu'elle soit encore nettement plus grande qu'une blessure phaco. Des essais comparatifs entre le MSICS et le phaco dans les cataractes denses n'ont trouvé aucune différence dans les résultats, mais un temps opératoire plus court et des coûts significativement inférieurs avec le MSICS.
- Extraction extracapsulaire de la cataracte (ECCE) : L'extraction extracapsulaire de la cataracte implique le retrait de presque tout le cristallin naturel tandis que la capsule élastique du cristallin (capsule postérieure) est laissée intacte pour permettre l'implantation d'une lentille intraoculaire. Elle implique l'expression manuelle du cristallin à travers une grande incision (généralement de 10 à 12 mm) pratiquée dans la cornée ou la sclérotique . Bien qu'elle nécessite une plus grande incision et l'utilisation de points de suture, la méthode conventionnelle peut être indiquée pour les patients présentant des cataractes très dures ou d'autres situations dans lesquelles la phacoémulsification est problématique.
- L'extraction intracapsulaire de la cataracte (ICCE) implique le retrait du cristallin et de la capsule du cristallin environnante en une seule pièce. La procédure a un taux de complications relativement élevé en raison de la grande incision requise et de la pression exercée sur le corps vitré . Elle a donc été largement dépassée et est rarement pratiquée dans les pays où les microscopes opératoires et les équipements de haute technologie sont facilement disponibles. Après le retrait de la lentille, une lentille en plastique artificielle (un implant de lentille intraoculaire ) peut être placée dans la chambre antérieure ou suturée dans le sillon .
- Il a été démontré que la chirurgie de la cataracte assistée par laser femtoseconde n'a aucun avantage visuel, réfractif ou de sécurité par rapport à la phacoémulsification manuelle.
La cryoextraction est une forme d'ICCE qui congèle le cristallin avec une substance cryogénique telle que l' azote liquide . Dans cette technique, la cataracte est extraite à l'aide d'un cryoextracteur - une cryosonde dont la pointe réfrigérée adhère au tissu du cristallin et le gèle, permettant son retrait. Bien qu'il soit maintenant utilisé principalement pour le retrait des lentilles subluxées , c'était la forme privilégiée d'extraction de la cataracte de la fin des années 1960 au début des années 1980.
Lentilles intraoculaires
- Implantation de lentille intraoculaire (LIO) : après l'ablation de la cataracte, une LIO est généralement implantée dans l'œil, soit par une petite incision (1,8 mm à 2,8 mm) à l'aide d'une LIO pliable, soit par une incision élargie, à l'aide d'un poly( lentille en méthacrylate de méthyle) (PMMA). La LIO pliable, en silicone ou en acrylique de puissance appropriée, est pliée à l'aide d'un support/dossier ou d'un dispositif d'insertion exclusif fourni avec la LIO. La lentille implantée est insérée à travers l'incision dans le sac capsulaire à l'intérieur de la chambre postérieure (implantation in-the-bag). Parfois, une implantation de sillon (devant ou au-dessus du sac capsulaire mais derrière l'iris) peut être nécessaire en raison de déchirures capsulaires postérieures ou en raison d'une zonulodialyse . L'implantation d' une LIO de chambre postérieure (PCIOL) chez les patients de moins d'un an est controversée en raison de la croissance oculaire rapide à cet âge et de l'importance excessive de l'inflammation, qui peut être très difficile à contrôler. La correction optique chez ces patients sans lentille intraoculaire (aphaque) est généralement gérée avec des lentilles de contact ou des lunettes spéciales. L'implantation secondaire d'une LIO (mise en place d'un implant de lentille comme deuxième opération) peut être envisagée plus tard. De nouvelles conceptions de lentilles intraoculaires multifocales sont maintenant disponibles. Ces lentilles permettent de focaliser les rayons d'objets éloignés et proches, fonctionnant un peu comme des lunettes bifocales ou trifocales. La sélection préopératoire des patients et un bon conseil sont extrêmement importants pour éviter les attentes irréalistes et l'insatisfaction des patients postopératoires. L'acceptabilité de ces lentilles s'est améliorée et des études ont montré de bons résultats chez des patients sélectionnés.
De plus, il existe une lentille accommodante qui a été approuvée par la FDA américaine en 2003 et fabriquée par Eyeonics, maintenant Bausch & Lomb. Le Crystalens est sur des entretoises et est implanté dans la capsule du cristallin de l'œil , et sa conception permet aux muscles de focalisation du cristallin de le déplacer d'avant en arrière, donnant au patient une capacité de focalisation naturelle.
Les lentilles intraoculaires artificielles (LIO) sont utilisées pour remplacer le cristallin naturel de l'œil qui est retiré lors de la chirurgie de la cataracte. Ces lentilles ont gagné en popularité depuis les années 1960, mais ce n'est qu'en 1981 que la première approbation de la Food and Drug Administration (FDA) des États-Unis pour ce type de produit a été délivrée. Le développement des LIO a apporté une innovation car les patients n'avaient auparavant pas de remplacement de leur lentille naturelle et devaient par conséquent porter des lunettes très épaisses ou un type spécial de lentilles de contact. À l'heure actuelle, les LIO sont spécialement conçues pour les patients présentant différents problèmes de vision. Les principaux types de LIO qui existent actuellement sont divisés en lentilles monofocales et multifocales.
Les lentilles intraoculaires monofocales sont les lentilles traditionnelles, qui offrent une vision à une seule distance : de loin, intermédiaire ou de près. Les patients qui choisissent ces lentilles plutôt que les types plus développés devront probablement porter des lunettes ou des lentilles de contact pour lire ou utiliser l'ordinateur. Ces lentilles intraoculaires sont généralement sphériques et leur surface est uniformément incurvée.
La lentille intraoculaire multifocale est l'un des types les plus récents de telles lentilles. Elles sont souvent appelées lentilles « premium » car elles sont multifocales et accommodantes , et permettent au patient de visualiser des objets à plus d'une distance, éliminant ainsi le besoin de porter des lunettes ou des lentilles de contact. Les lentilles intraoculaires haut de gamme sont celles utilisées pour corriger la presbytie ou l' astigmatisme . Les lentilles intraoculaires haut de gamme sont plus chères et ne sont généralement pas couvertes, ou pas entièrement, par l'assurance maladie , car leurs avantages supplémentaires sont considérés comme un luxe et non une nécessité médicale . Un implant de lentille intraoculaire accommodatif n'a qu'un seul point focal, mais il agit comme s'il s'agissait d'une LIO multifocale. La lentille intraoculaire a été conçue avec une charnière similaire à la mécanique du cristallin naturel de l'œil.
Les lentilles intraoculaires utilisées pour corriger l'astigmatisme sont appelées toriques et sont approuvées par la FDA depuis 1998. La lentille intraoculaire chirurgicale STAAR a été la première lentille de ce type développée aux États-Unis et elle peut corriger jusqu'à 3,5 dioptries. Un modèle différent de lentilles toriques a été créé par Alcon et peut corriger jusqu'à 3 dioptries d'astigmatisme. Afin de tirer le meilleur parti d'une lentille torique, le chirurgien doit faire pivoter la lentille pour qu'elle soit dans l'axe de l'astigmatisme du patient. L'analyse du front d'onde peropératoire, telle que celle fournie par le système ORA développé par Wavetec Visions Systems, peut être utilisée pour aider le médecin à placer la lentille torique et à minimiser les erreurs astigmatiques.
La chirurgie de la cataracte peut être effectuée pour corriger les problèmes de vision des deux yeux, et dans ces cas, il est généralement conseillé aux patients d'envisager la monovision. Cette procédure consiste à insérer dans un œil une lentille intraoculaire qui offre une vision de près et dans l'autre œil une LIO qui offre une vision de loin. Bien que la plupart des patients puissent s'adapter à l'implantation de lentilles monofocales dans les deux yeux, certains ne le peuvent pas et peuvent avoir une vision floue à la fois de près et de loin. Les LIO qui mettent l'accent sur la vision de loin peuvent être mélangées avec des LIO qui mettent l'accent sur la vision intermédiaire afin d'obtenir un type de monovision modifiée. Bausch et Lomb ont développé en 2004 les premières LIO asphériques, qui offrent une meilleure sensibilité au contraste en ayant leur périphérie plus plate que le milieu de la lentille. Cependant, certains chirurgiens de la cataracte ont remis en question les avantages des LIO asphériques, car l'avantage de la sensibilité au contraste peut ne pas durer chez les patients plus âgés.
Certaines des LIO récemment lancées sont capables de fournir une protection contre la lumière ultraviolette et bleue. Le cristallin de l'œil filtre ces rayons potentiellement nocifs et de nombreuses LIO de qualité supérieure sont également conçues pour accomplir cette tâche. Cependant, selon quelques études, ces lentilles ont été associées à une diminution de la qualité de la vision.
Un autre type de lentille intraoculaire est la lentille à lumière réglable qui fait toujours l'objet d'essais cliniques de la FDA. Ce type particulier de LIO est implanté dans l'œil puis traité avec une lumière d'une certaine longueur d'onde afin de modifier la courbure du cristallin.
Dans certains cas, les chirurgiens peuvent opter pour l'insertion d'une lentille supplémentaire sur celle déjà implantée. Ce type de procédures d'IOL est appelé IOL « de ferroutage » et est généralement considéré comme une option chaque fois que le résultat de la lentille du premier implant n'est pas optimal. Dans de tels cas, l'implantation d'une autre LIO sur celle existante est considérée comme plus sûre que le remplacement de la lentille initiale. Cette approche peut également être utilisée chez les patients qui ont besoin d'un degré élevé de correction de la vision.
Quelle que soit la LIO utilisée, le chirurgien devra sélectionner la puissance appropriée de la LIO (un peu comme une prescription de lunettes) pour fournir au patient le résultat de réfraction souhaité. Traditionnellement, les médecins utilisent des mesures préopératoires, notamment la courbure cornéenne, la longueur axiale et les mesures blanc à blanc pour estimer la puissance requise de la LIO. Ces méthodes traditionnelles comprennent plusieurs formules, notamment Hagis, Hoffer Q, Holladay 1, Holladay 2 et SRK/T, pour n'en nommer que quelques-unes. Les résultats de réfraction utilisant les formules de calcul de puissance traditionnelles laissent les patients à moins de 0,5 D de la cible (correspond à 20/25 lorsqu'ils sont ciblés pour la distance) ou mieux dans 55% des cas et à moins de 1D (correspond à 20/40 lorsqu'ils sont ciblés pour la distance) ou mieux dans 85 % des cas. Les développements récents de la technologie de front d'onde interopératoire, tels que le système ORA de Wavetec Vision Systems, ont démontré dans des études, des calculs de puissance qui fournissent des résultats améliorés, produisant 80% des patients dans un délai de 0,5D (20/25 ou mieux).
Statistiquement, la chirurgie de la cataracte et l'implantation de LIO semblent être les procédures avec les taux de réussite les plus sûrs et les plus élevés en matière de soins oculaires. Cependant, comme pour tout autre type de chirurgie, elle comporte certains risques. Le coût est un autre aspect important de ces lentilles. Bien que la plupart des compagnies d'assurance couvrent les coûts des LIO traditionnelles, les patients peuvent devoir payer la différence de prix s'ils choisissent les plus chères.
Évaluation préopératoire
Un examen de la vue ou une évaluation préopératoire par un ophtalmologiste est nécessaire pour confirmer la présence d'une cataracte et déterminer si le patient est un candidat approprié pour la chirurgie. Le patient doit remplir certaines conditions telles que :
- Le degré de réduction de la vision due, au moins en grande partie, à la cataracte doit être évalué. Bien que l'existence d'autres maladies menaçant la vue, telles que la dégénérescence maculaire liée à l'âge ou le glaucome , n'exclue pas la chirurgie de la cataracte, on peut s'attendre à moins d'amélioration en leur présence.
- Les yeux doivent avoir une pression normale, ou tout glaucome préexistant doit être contrôlé de manière adéquate avec des médicaments. En cas de glaucome non contrôlé, une intervention combinée cataracte-glaucome (phaco- trabéculectomie ) peut être planifiée et réalisée.
- La pupille doit être suffisamment dilatée à l'aide de gouttes pour les yeux ; si la dilatation pupillaire pharmacologique est inadéquate, des procédures de dilatation pupillaire mécanique peuvent être nécessaires pendant la chirurgie.
- Les patients présentant un décollement de la rétine peuvent être programmés pour une procédure vitréo-rétinienne combinée, ainsi que l'implantation de PC-IOL.
- De plus, il a été récemment montré que les patients prenant de la tamsulosine ( Flomax ), un médicament courant pour l' hypertrophie de la prostate , sont sujets à développer une complication chirurgicale connue sous le nom de syndrome de l'iris souple peropératoire (IFIS), qui doit être correctement géré pour éviter la complication postérieure. rupture capsulaire ; cependant, des études prospectives ont montré que le risque est considérablement réduit si le chirurgien est informé au préalable des antécédents du patient avec le médicament et a préparé des techniques alternatives appropriées.
- Une revue Cochrane de trois essais cliniques randomisés incluant plus de 21 500 chirurgies de la cataracte a examiné si les tests médicaux préopératoires de routine entraînaient une réduction des événements indésirables pendant la chirurgie. Les résultats ont montré que la réalisation de tests médicaux préopératoires n'a pas entraîné de réduction du risque d'événements indésirables médicaux peropératoires ou postopératoires, par rapport aux chirurgies sans tests préopératoires ou limités.
Procédures d'exploitation
La procédure chirurgicale de phacoémulsification pour l'ablation de la cataracte implique un certain nombre d'étapes et est généralement réalisée sous un microscope opératoire . Chaque étape doit être soigneusement et habilement exécutée afin d'obtenir le résultat souhaité. Les étapes peuvent être décrites comme suit :
- Anesthésie ; Les agents anesthésiques topiques sont les plus couramment utilisés et peuvent être placés sur le globe avant la chirurgie et/ou dans le globe pendant la chirurgie. Les techniques d'injection anesthésique comprennent les injections sous-conjonctivales et/ou les injections postérieures au globe (bloc rétrobulbaire) pour produire un bloc nerveux régional. La sédation intraveineuse peut être associée aux techniques topiques et par injection. L'anesthésie générale avec le patient inconscient à partir d'agents intraveineux et/ou de gaz inhalés est une autre technique, mais l'anesthésie générale n'est pas le traitement standard.
- Exposition du globe oculaire à l'aide d'un spéculum à paupières ;
- Entrée dans l'œil par une incision minimale (cornéenne ou sclérale);
- Viscoélastique Il est injecté pour stabiliser la chambre antérieure, pour aider à maintenir la pression oculaire et pour distendre la capsule de la cataracte lors de l'implantation de la LIO.
- Capsulorhexis ; Cette étape consiste à faire une ouverture circulaire sur la surface avant de la lentille afin d'accéder au matériau de lentille trouble à l'intérieur.
- Hydrodissection ; La couche corticale externe de la cataracte est disséquée, par l'injection d'une onde fluide, de la capsule, la peau la plus externe de la cataracte.
- Hydrodélinéation ; L'épi-noyau externe plus mou de la cataracte est séparé de l'endo-noyau interne plus ferme par l'injection d'une onde fluide. L'épi-noyau sert à protéger la capsule de la cataracte lors de la phacoémulsification de l'endo-noyau.
- Destruction ou émulsification par ultrasons de la cataracte après fissuration ou hachage nucléaire (si nécessaire), aspiration soigneuse du matériau cortical restant du cristallin (couche externe du cristallin) du sac capsulaire, polissage capsulaire (si nécessaire) ;
- Implantation de la lentille intraoculaire (LIO), généralement pliable ;
- Élimination viscoélastique ; Le viscoélastique injecté pour stabiliser la chambre antérieure, protéger la cornée des dommages et distendre la capsule de la cataracte lors de l'implantation de la LIO doit être retiré de l'œil pour prévenir le glaucome viscoélastique (une augmentation sévère de la pression intra-oculaire) après l'opération. Cela se fait par aspiration à partir de l'instrument d'irrigation-aspiration.
- Scellement des plaies / hydratation (si nécessaire). L'incision est scellée en élevant la pression à l'intérieur du globe qui presse le tissu interne contre le tissu externe de l'incision forçant à fermer l'incision.
La pupille est dilatée à l'aide de gouttes (si la LIO doit être placée derrière l'iris) pour aider à mieux visualiser la cataracte. Les gouttes pupillaires sont réservées à l'implantation secondaire de la LIO devant l'iris (si la cataracte a déjà été retirée sans implantation primaire de la LIO). L'anesthésie peut être placée par voie topique (collyre) ou par injection à côté (péribulbaire) ou derrière (rétrobulbaire) l'œil. Les anesthésiques topiques sont couramment utilisés en même temps qu'une injection intracamérulaire de lidocaïne pour réduire la douleur pendant l'opération. La sédation orale ou intraveineuse peut également être utilisée pour réduire l'anxiété. L'anesthésie générale est rarement nécessaire, mais peut être utilisée pour les enfants et les adultes ayant des problèmes médicaux ou psychiatriques particuliers. L'opération peut avoir lieu sur une civière ou un fauteuil d'examen inclinable. Les paupières et la peau environnante seront tamponnées avec un désinfectant. Le visage est recouvert d'un tissu ou d'un drap, avec une ouverture pour l'œil opératoire. La paupière est maintenue ouverte avec un spéculum pour minimiser les clignements pendant la chirurgie. La douleur est généralement minime dans les yeux correctement anesthésiés, bien qu'une sensation de pression et un inconfort provoqués par la lumière vive du microscope opératoire soient courants. La surface oculaire est maintenue humide à l'aide de gouttes oculaires salines stériles ou de méthylcellulose viscoélastique . La discision dans le cristallin de l'œil est effectuée à ou près de l'endroit où la cornée et la sclérotique se rencontrent ( limbe = jonction cornéosclérale ). Les avantages de la plus petite incision incluent l'utilisation de peu ou pas de points de suture et un temps de récupération raccourci.
Une capsulotomie (rarement connue sous le nom de cystotomie) est une procédure pour ouvrir une partie de la capsule du cristallin, à l'aide d'un instrument appelé cystotome . Une capsulotomie antérieure fait référence à l'ouverture de la partie avant de la capsule du cristallin, tandis qu'une capsulotomie postérieure fait référence à l'ouverture de la partie arrière de la capsule du cristallin. Dans la phacoémulsification, le chirurgien effectue un capsulorhexis curviligne antérieur continu , pour créer une ouverture ronde et lisse à travers laquelle le noyau du cristallin peut être émulsionné et l'implant de lentille intraoculaire inséré.
Après l'ablation de la cataracte (via ECCE ou phacoémulsification, comme décrit ci-dessus), une lentille intraoculaire est généralement insérée. Après l'insertion de la LIO, le chirurgien vérifie que l'incision ne laisse pas couler de liquide. Il s'agit d'une étape très importante, car les fuites de la plaie augmentent le risque que des micro-organismes indésirables pénètrent dans l'œil et le prédisposent à l' endophathalmite . Un collyre combiné antibiotique/stéroïde est mis en place et une visière peut être appliquée sur l'œil opéré, parfois complétée par un cache-œil.
Les antibiotiques peuvent être administrés en préopératoire, peropératoire et/ou postopératoire. Un corticostéroïde topique est fréquemment utilisé en association avec des antibiotiques topiques en post-opératoire.
La plupart des opérations de la cataracte sont réalisées sous anesthésie locale , permettant au patient de rentrer chez lui le jour même. L'utilisation d'un cache-œil peut être indiquée, généralement pendant environ quelques heures, après quoi le patient est invité à commencer à utiliser les collyres pour contrôler l'inflammation et les antibiotiques qui empêchent l'infection. Les procédures de lentilles et de cataracte sont généralement effectuées en ambulatoire ; aux États-Unis, 99,9 % des interventions de lentilles et de cataracte ont été effectuées en milieu ambulatoire en 2012.
Occasionnellement, une iridectomie périphérique peut être réalisée pour minimiser le risque de glaucome par bloc pupillaire . Une ouverture à travers l' iris peut être réalisée manuellement ( iridectomie chirurgicale ) ou au laser (appelée iridotomie au laser Nd-YAG ). L' iridotomie périphérique au laser peut être réalisée avant ou après une chirurgie de la cataracte.
Le trou d'iridectomie est plus grand lorsqu'il est fait manuellement que lorsqu'il est effectué avec un laser . Lorsque la procédure chirurgicale manuelle est effectuée, certains effets secondaires négatifs peuvent survenir, tels que l'ouverture de l'iris peut être vue par d'autres (esthétique), et la lumière peut tomber dans l'œil à travers le nouveau trou, créant des troubles visuels . En cas de troubles visuels, l'œil et le cerveau apprennent souvent à compenser et à ignorer les troubles en quelques mois. Parfois, l' ouverture périphérique de l' iris peut guérir, ce qui signifie que le trou cesse d'exister. C'est la raison pour laquelle le chirurgien fait parfois deux trous, de sorte qu'au moins un trou reste ouvert.
Après la chirurgie, il est demandé au patient d'utiliser des collyres anti-inflammatoires et antibiotiques jusqu'à deux semaines (en fonction de l'état de l'inflammation de l'œil et de certaines autres variables). Le chirurgien ophtalmologiste jugera, en fonction des particularités de chaque patient, la durée d'utilisation des gouttes ophtalmiques. L'œil sera principalement récupéré en une semaine, et une récupération complète devrait être attendue dans environ un mois. Le patient ne doit pas participer à des sports de contact/extrêmes jusqu'à ce que le chirurgien ophtalmologiste l'ait autorisé à le faire.
Complications
Les complications après chirurgie de la cataracte sont relativement rares.
- PVD – Le décollement postérieur du vitré ne menace pas directement la vision. Néanmoins, il présente un intérêt croissant car l'interaction entre le corps vitré et la rétine pourrait jouer un rôle décisif dans le développement des principales affections vitréorétiniennes pathologiques. La PVD peut être plus problématique avec les patients plus jeunes, car de nombreux patients de plus de 60 ans sont déjà passés par la PVD. La PVD peut s'accompagner de flashs lumineux périphériques et d'un nombre croissant de corps flottants .

- PCO – Certaines personnes peuvent développer une opacification capsulaire postérieure (PCO), également appelée post-cataracte. En tant que changement physiologique attendu après la chirurgie de la cataracte, les cellules capsulaires postérieures subissent une hyperplasie et une migration cellulaire, se traduisant par un épaississement, une opacification et une opacification de la capsule postérieure du cristallin (qui est laissée lorsque la cataracte a été retirée, pour la mise en place de la LIO) . Cela peut compromettre l'acuité visuelle et l'ophtalmologiste peut utiliser un appareil pour corriger cette situation. Il peut être corrigé en toute sécurité et sans douleur à l'aide d'un appareil laser pour faire de petits trous dans la capsule postérieure du cristallin. Il s'agit généralement d'une procédure ambulatoire rapide qui utilise un laser Nd-YAG (néodyme-yttrium-aluminium-grenat) pour perturber et dégager la partie centrale du pôle postérieur opacifié de la capsule ( capsulotomie postérieure ). Cela crée un axe visuel central clair pour améliorer l'acuité visuelle. Dans les capsules postérieures opacifiées très épaisses, une capsulectomie chirurgicale (manuelle) est l'intervention chirurgicale réalisée. Une capsulotomie YAG est cependant un facteur qui doit être pris en considération en cas de remplacement de la LIO car le vitré peut migrer vers la chambre antérieure par l'ouverture jusqu'alors obstruée par la LIO.
- La déchirure capsulaire postérieure peut être une complication lors de la chirurgie de la cataracte. Le taux de déchirure capsulaire postérieure chez les chirurgiens qualifiés est d'environ 2% à 5%. Il s'agit d'une rupture de la capsule postérieure du cristallin naturel. La prise en charge chirurgicale peut impliquer une vitrectomie antérieure et, occasionnellement, une planification alternative pour l'implantation de la lentille intraoculaire, soit dans le sillon ciliaire , dans la chambre antérieure (devant l'iris), ou, plus rarement, suturée à la sclérotique.
- Le décollement de la rétine survient normalement à une prévalence de 1 sur 1 000 (0,1 %), mais les patients qui ont subi une chirurgie de la cataracte courent un risque accru (0,5 à 0,6 %) de développer un décollement de la rétine rhegmatogène (DRR) - la forme la plus courante de décollement de la rétine . La chirurgie de la cataracte accélère le taux de liquéfaction de l'humeur vitrée, ce qui entraîne une augmentation des taux de RRD. Lorsqu'une déchirure rétinienne se produit, le liquide vitré pénètre dans l'espace entre la rétine et l'épithélium pigmenté rétinien (EPR) et se présente sous la forme d'éclairs lumineux ( photopsie ), de corps flottants sombres et d'une perte de la vision périphérique.
- Le syndrome du segment antérieur toxique ou TASS est une affection inflammatoire non infectieuse qui peut survenir après une chirurgie de la cataracte. Elle est généralement traitée avec des corticostéroïdes topiques à forte dose et fréquence.
- L'endophtalmie est une infection grave des tissus intraoculaires, généralement consécutive à une chirurgie intraoculaire ou à un traumatisme pénétrant. On craint que l'incision de la cornée claire ne prédispose à l'augmentation de l'endophtalmie, mais il n'existe aucune étude concluante pour corroborer cette suspicion. Une injection intracamérulaire d'antibiotiques peut être utilisée à titre préventif.
- Un glaucome peut survenir et il peut être très difficile à contrôler. Il est généralement associé à une inflammation, en particulier lorsque de petits fragments ou morceaux du noyau ont accès à la cavité vitréenne. Certains experts recommandent une intervention précoce lorsque cette condition survient (vitrectomie postérieure de la pars plana). Un glaucome néovasculaire peut survenir, en particulier chez les patients diabétiques. Chez certains patients, la pression intraoculaire peut rester si élevée que la cécité peut s'ensuivre.
- Un gonflement ou un œdème de la partie centrale de la rétine, appelée macula, entraînant un œdème maculaire , peut survenir quelques jours ou semaines après la chirurgie. La plupart de ces cas peuvent être traités avec succès. Il a été rapporté que l' utilisation préventive d' anti-inflammatoires non stéroïdiens réduisait dans une certaine mesure le risque d'œdème maculaire.
- Syndrome d'uvéite-glaucome-hyphème : il s'agit d'une complication de la chirurgie de la cataracte due à l'irritation mécanique d'une lentille intraoculaire mal positionnée sur l'iris, le corps ciliaire ou l'angle iridocornéen.
- D'autres complications possibles incluent : Gonflement ou œdème de la cornée, parfois associé à une vision trouble, qui peut être transitoire ou permanente ( kératopathie bulleuse pseudophaque ). Un déplacement ou une luxation de l'implant de lentille intraoculaire peut rarement se produire. Une erreur de réfraction élevée imprévue (myope ou hypermétrope) peut survenir en raison d'une erreur dans la biométrie ultrasonore (mesure de la longueur et de la puissance de lentille intraoculaire requise). La cyanopsie , dans laquelle le patient voit tout teinté de bleu, survient souvent pendant quelques jours, semaines ou mois après l'ablation d'une cataracte. Les corps flottants apparaissent généralement après la chirurgie.
Histoire
Babylone antique
La chirurgie de la cataracte a été mentionnée pour la première fois dans le code babylonien d'Hammourabi 1750 av.
L'Egypte ancienne
Peut-être que la première représentation de chirurgie de la cataracte dans l'histoire enregistrée se trouve sur une statue de la cinquième dynastie (2467-2457 avant JC). Il est en outre allégué qu'une "peinture en relief de la tombe numéro TT 217 dans un campement de travailleurs à Deir-el-Medina " montre "l'homme enterré dans la tombe, Ipuy,... l'un des constructeurs de tombes royales dans la célèbre vallée des rois, vers 1279-1213 avant JC" alors qu'il subissait une opération de la cataracte.
La Grèce ancienne
Galien de Pergame IIe siècle après JC, un éminent médecin grec , chirurgien et philosophe , a effectué une opération similaire à la chirurgie de la cataracte moderne. À l'aide d'un instrument en forme d'aiguille, Galen a tenté de retirer une lentille affectée par la cataracte. Bien que de nombreux historiens du 20e siècle aient affirmé que Galien croyait que le cristallin se trouvait exactement au centre de l'œil, Galien a en fait compris que le cristallin est situé dans la face antérieure de l'œil humain.
Inde
Une forme de chirurgie de la cataracte, maintenant connue sous le nom de " couching ", a été trouvée dans l' Inde ancienne et ensuite introduite dans d'autres pays par le médecin indien Sushruta ( vers le 6ème siècle avant notre ère)), qui l'a décrite dans son ouvrage le Compendium de Sushruta ou Sushruta Samhita . La section Uttaratantra du Compendium , chapitre 17, versets 55-69, décrit une opération dans laquelle une aiguille incurvée a été utilisée pour pousser la matière flegmatique opaque ( kapha en sanskrit ) dans l'œil hors du champ de vision. Le flegme a ensuite été soufflé par le nez. L'œil serait plus tard imbibé de beurre clarifié chaud puis bandé. Voici la traduction du sanskrit original :
vv. 55-56 : Maintenant, la procédure de l'opération chirurgicale de ślaiṣmika liṅganāśa (cataracte) sera décrite. Il doit être repris (pour le traitement) si la partie malade de la région pupillaire n'a pas la forme d'une demi-lune, d'une goutte de sueur ou d'une perle : non fixée, inégale et fine au centre, striée ou panachée et n'est pas douloureuse ou rougeâtre.
vv. 57-61ab : En saison modérée, après l'onction et la sudation, le patient doit être positionné et maintenu fermement tout en regardant fixement son nez. Maintenant, le chirurgien avisé laissant deux parties de cercle blanc du noir vers le canthus externe doit ouvrir les yeux correctement exempts de réseau vasculaire, puis avec un instrument en forme de tige à pointe d'orge tenu fermement en main avec le majeur, l'index et le pouce doit perforez le point naturel en forme de trou avec effort et confiance, pas en dessous, au-dessus ou sur les côtés. L'œil gauche doit être perforé avec la main droite et vice-versa. Lorsqu'il est percé correctement, une goutte de liquide sort et il y a aussi un son typique.
vv. 61bc-64ab : Juste après la ponction, l'expert doit irriguer l'œil avec du lait maternel et le fomenter de l'extérieur avec des feuilles tendres qui soulagent le vāta-[vent-], indépendamment du fait que doṣa [défaut] soit stable ou mobile, en tenant l'instrument correctement dans position. Ensuite, le cercle pupillaire doit être gratté avec la pointe de l'instrument tandis que le patient, fermant la narine du côté opposé à l'œil perforé, doit souffler de manière à éliminer le kapha [phlegme] situé dans la région.
vv. 64cd-67 : Lorsque la région pupillaire devient claire comme un soleil sans nuages et est indolore, elle doit être considérée comme grattée correctement. (Si doṣa [défaut] ne peut pas être éliminé ou s'il réapparaît, la perforation est répétée après l'onction et la sudation.) Lorsque les vues sont correctement vues, la śalākā [sonde] doit être retirée lentement, l'œil oint avec du ghee et bandé. Ensuite, le patient : doit s'allonger en décubitus dorsal dans une chambre paisible. Il doit éviter d'éructer, de tousser, d'éternuer, de cracher et de secouer pendant l'opération et doit ensuite respecter les restrictions comme après la consommation de sneha [huile].
v. 68 : les yeux doivent être lavés avec des décoctions apaisantes de vāta-[vent] tous les trois jours et pour éliminer la peur de (l'aggravation de) vāyu [vent], il doit également être fomenté comme mentionné précédemment (de l'extérieur et légèrement).
v. 69 : Après avoir observé des restrictions pendant dix jours de cette manière, des mesures postopératoires pour normaliser la vision doivent être utilisées avec un régime léger en quantité appropriée.
L'ablation des cataractes par chirurgie a également été introduite en Chine depuis l'Inde et a prospéré sous les dynasties Sui (581-618 CE ) et Tang (618-907 CE ).
Afrique de l'Ouest
L'ablation des cataractes était une intervention chirurgicale courante à Djenné (comme dans de nombreuses autres régions d'Afrique).
L'Europe et le monde islamique
Les premières références à la cataracte et à son traitement en Europe se trouvent en 29 après JC dans De Medicinae , l'ouvrage de l'encyclopédiste latin Aulus Cornelius Celsus , qui décrit également une opération de couching.
Couching a continué à être utilisé tout au long du Moyen Age et est encore utilisé dans certaines parties de l' Afrique et au Yémen . Cependant, le couching est une méthode inefficace et dangereuse de traitement de la cataracte, et a souvent pour résultat que les patients restent aveugles ou n'ont que partiellement une vision restaurée. Elle est aujourd'hui largement remplacée par la chirurgie extracapsulaire de la cataracte et surtout la phacoémulsification.
La lentille peut également être retirée par aspiration à travers un instrument creux. Des instruments d'aspiration orale en bronze ont été mis au jour et semblent avoir été utilisés pour cette méthode d'extraction de la cataracte au cours du IIe siècle de notre ère. Une telle procédure a été décrite par le médecin persan du Xe siècle Muhammad ibn Zakariya al-Razi , qui l'a attribuée à Antyllus , un médecin grec du IIe siècle. La procédure "nécessitait une grande incision dans l'œil, une aiguille creuse et un assistant doté d'une capacité pulmonaire extraordinaire". Cette procédure d'aspiration a également été décrite par l' ophtalmologiste irakien Ammar Al-Mawsili , dans son Choice of Eye Diseases , également écrit au 10ème siècle. Il a présenté des histoires de cas de son utilisation, affirmant avoir eu du succès avec un certain nombre de patients. L'extraction du cristallin a l'avantage de supprimer la possibilité que le cristallin revienne dans le champ de vision. Une variante ultérieure de l'aiguille à cataracte dans l' Égypte du XIVe siècle , rapportée par l'oculiste Al-Shadhili, utilisait une vis pour produire une aspiration. Il n'est pas clair, cependant, combien de fois cette méthode a été utilisée car d'autres auteurs, dont Abu al-Qasim al-Zahrawi et Al-Shadhili, ont montré un manque d'expérience avec cette procédure ou ont affirmé qu'elle était inefficace.
XVIIIe siècle et après
En 1748, Jacques Daviel fut le premier médecin européen moderne à extraire avec succès des cataractes de l'œil. En Amérique, une première forme de chirurgie connue sous le nom de couche de cataracte a peut-être été réalisée en 1611, et l'extraction de la cataracte a probablement été réalisée en 1776. L'extraction de la cataracte par aspiration du matériau de la lentille à travers un tube auquel l'aspiration est appliquée a été réalisée par le chirurgien de Philadelphie Philip Syng Physick en 1815.
Le roi Serfoji II Bhonsle de Thanjavur en Inde a pratiqué des chirurgies de la cataracte comme documentées dans les manuscrits de la bibliothèque Saraswathi Mahal au début des années 1800.
En 1949, Harold Ridley introduit le concept d'implantation de la lentille intraoculaire qui permet une rééducation visuelle plus efficace et plus confortable possible après une chirurgie de la cataracte.
En 1967, Charles Kelman a introduit la phacoémulsification , une technique qui utilise des ondes ultrasonores pour émulsionner le noyau du cristallin afin d'enlever les cataractes sans grande incision. Cette nouvelle méthode de chirurgie a diminué la nécessité d'un séjour hospitalier prolongé et a rendu la chirurgie ambulatoire. Les patients qui subissent une chirurgie de la cataracte se plaignent à peine de douleur ou même d'inconfort pendant la procédure. Cependant, les patients qui ont une anesthésie topique, plutôt qu'une anesthésie par bloc péribulbaire, peuvent ressentir un certain inconfort.
Selon des enquêtes menées auprès des membres de l' American Society of Cataract and Refractive Surgery , environ 2,85 millions d'interventions de la cataracte ont été pratiquées aux États-Unis en 2004 et 2,79 millions en 2005.
En Inde , la chirurgie moderne avec insertion de lentilles intraoculaires dans les camps de chirurgie oculaire parrainés par le gouvernement et les ONG a remplacé les procédures chirurgicales plus anciennes. Dans de rares cas, des infections ont causé la cécité chez certains des patients des camps ophtalmologiques gratuits de masse en Inde.
Utilisation au Royaume-Uni
Au Royaume-Uni, la pratique des différents prestataires de soins du NHS pour orienter les personnes atteintes de cataracte vers une intervention chirurgicale variait considérablement à partir de 2017, de nombreux prestataires n'orientant que les personnes ayant une perte de vision modérée ou sévère, et souvent avec des retards. Ceci malgré les directives émises par l'exécutif du NHS en 2000 exhortant les prestataires à standardiser les soins, à rationaliser le processus et à augmenter le nombre de chirurgies de la cataracte effectuées afin de répondre aux besoins de la population vieillissante. L'audit national des résultats en ophtalmologie en 2019 a révélé cinq fiducies du NHS avec des taux de complications compris entre 1,5% et 2,1%, mais depuis le premier audit national de la cataracte en 2010, il y avait eu une réduction de 38% des complications de rupture de la capsule postérieure.
Voir également
Les références
Lectures complémentaires
- Doigt, Stanley (2001). Origines des neurosciences : une histoire des explorations de la fonction cérébrale . Presses de l'Université d'Oxford. ISBN 978-0-19-514694-3.
- Lade, Arnie ; Svoboda, Robert (2000). Médecine chinoise et Ayurveda . Motilal Banarsidass. ISBN 978-81-208-1472-1.
- Frampton, Geoff; Harris, Pétra ; Cooper, Keith ; Loterie, André ; Berger, Jonathan (2014). « L'efficacité clinique et le rapport coût-efficacité de la chirurgie de la cataracte du deuxième œil : une revue systématique et une évaluation économique » . Évaluation des technologies de la santé . Southampton Royaume-Uni : Bibliothèque de revues du NIHR. 18 (68) : 1-205, v-vi. doi : 10.3310/hta18680 . PMC 4781176 . PMID 25405576 . 18.68.
- Prajna, N. Venkatesh; Ravilla, Thulasiraj D. ; Srinivasan, Sathish (2015). "Ch : 11. Chirurgie de la cataracte" . A Debas, HT ; Donkor, P.; Gawande, A.; Jamison, DT ; Kruk, moi; Mock, CN (éd.). Chirurgie essentielle . Priorités de contrôle des maladies. 1 (3e éd.). La Banque internationale pour la reconstruction et le développement / La Banque mondiale. ISBN 978-1-4648-0346-8.
Liens externes
- Chirurgie de la cataracte – diaporama du New York Times